Victoria Cabezas L.
Químico Farmacéutico UPC Adulto
Clínica Universidad de Los Andes
En nuestra Unidad de Paciente Crítico (UPC) han ingresado pacientes que durante su evolución han sido diagnosticados con Estatus Epiléptico y Estatus Epiléptico Refractario. Las etiologías han sido distintas como neumonías post COVID, HSA traumático y encefalitis autoinmune. Hemos innovado con herramientas farmacológicas como Ketamina, Sevoflurano y Perampanel, teniendo buenos resultados.
Si un paciente presenta convulsiones por más de cinco minutos, se define que está en Estatus Epiléptico (EE) (4). El Estatus Epiléptico Refractario (EER) se refiere al EE que no puede ser resuelto en términos clínicos o de descargas epileptiformes en electroencefalograma (EEG), después de la administración racional de medicamentos antiepilépticos de 1a y 2a línea (6). Estatus Epiléptico Super Refractario (EESR) se refiere al EER resistente a la medicación y que persiste o es recurrente luego de la administración endovenosa de sedantes por más de 24 horas (4).
Si el EE no es tratado, puede causar daño neuronal, discapacidad severa, coma y muerte en la población adulta y pediátrica (1). Puede ser diagnosticado por síntomas clínicos (convulsivo) y por EEG (no convulsivo). Un control temprano, particularmente dentro de las primeras dos horas, reduce la mortalidad y mejora los resultados a largo plazo (1) (5).
Está demostrado que, durante las convulsiones prolongadas, el número de receptores GABA en la membrana post sináptica, disminuyen, lo que lleva a un descenso de la eficacia de los medicamentos antiepilépticos que actúan sobre dichos receptores (1)(2). Al mismo tiempo se ha reportado que la cantidad y la actividad de los receptores NMDA aumenta, manteniéndose así la hiperexcitabilidad neuronal (1). Otro mecanismo que involucra a los receptores AMPA, es que existe un aumento de la excitabilidad del receptor (3).
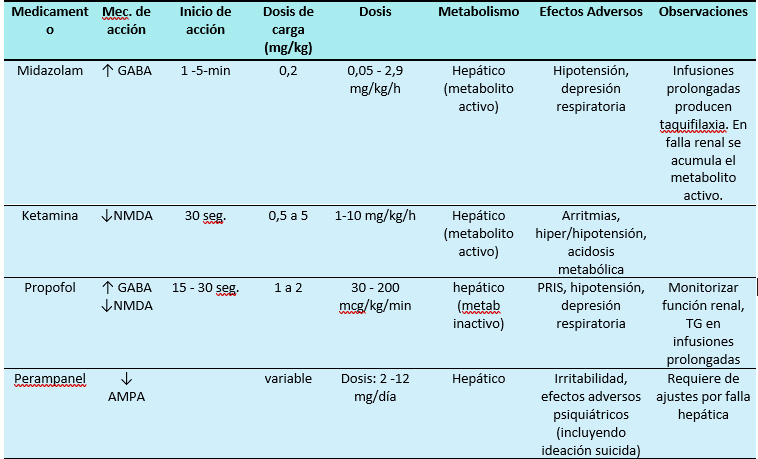
Expertos coinciden que para el tratamiento del EER es necesario el uso de sedantes (más de uno, todos con el mismo nivel de evidencia) como midazolam, propofol y ketamina (6). Perampanel ha demostrado efectividad en el EER a pesar de la falla terapéutica de otros medicamentos antiepilépticos (3).
Los anestésicos volátiles han sido utilizados como terapia de salvataje en EESR (1). Se piensa que su mecanismo de acción es vía bloqueo de los receptores NMDA y activación de los receptores GABA. Su ventaja en el uso es que son fácilmente titulables mediante la monitorización por EEG y tienen una acción ultra rápida.
Perampanel es un anticonvulsivante oral, (no tiene presentación endovenosa), antagonista no competitivo de los receptores AMPA, reduciendo así la excitación post sináptica inducida por glutamato (3 (7)). Como la modificación del receptor AMPA, tiene un rol importante en la mantención de la convulsión, se ha sugerido que el Perampanel puede ser útil en el EESR. Su Tmax es de 0,15 a 2 horas, posee una alta unión a proteínas (95%), metabolismo hepático (CYP3A4) y no requiere ajuste por falla hepática.
La Ketamina es un antagonista no competitivo de los receptores NMDA y por eso ha sido propuesto como un agente terapéutico para el tratamiento de EE y EER (4). Es altamente lipofílica y posee una baja unión a proteínas, por lo tanto, atraviesa rápidamente la BHE, lo que permite un rápido inicio de su acción (Tmax: 1 - 5 minutos).
Todos estos fármacos surgen como alternativas interesantes para estas entidades de aumento de mortalidad.
Bibliografía:
- Anaesthesia 2022,77(Suppl.1)78-91
- Can J. Neurol. Sci. 2015; 42: 106-115
- Neurocrit Care (2019) 31:24-29
- Y. Fang, X. Wang/ Siezure 30(2015) 14-20
- Neurocrit. Care, ENLS V4.0 Manuscript 10.10.19
- J.Clin.Med.2016 May; 5(5):54
- J.Med.Toxicol.2017 Dic; 13(4): 329-342
- J. Clin.Med. 2021,10,3028


