Experiencia de manejo de pacientes crĒticos con COVID-19 en Hospital Barros Luco Anßlisis descriptivo en un Hospital p·blico de Alta Complejidad
- Revisiones
- 193 vistas
Introducci¾n
Desde diciembre de 2019 hasta la fecha el mundo enfrenta la pandemia por COVID-19 con un enorme costo en vidas humanas, recursos médicos y una frenética búsqueda de información aún con pobres resultados1 . El 11 de Marzo de 2020 la enfermedad por COVID-19 es declarada como pandemia2 donde su exponencial diseminación generó un gran colapso en numerosos servicios de urgencia y unidades de pacientes críticos3,4,5 . En Chile, el primer caso de COVID-19 se registra el día 13 de Marzo de 2020 y a la fecha se han reportado 13.037 fallecidos con un gran costo y esfuerzo asistencial, siendo limitada aun la evidencia en Chile acerca de esta enfermedad6.
En el Centro de Paciente Crítico del Hospital Ramón Barros Luco, y en consonancia con las recomendaciones de sociedades científicas internacionales, Sociedad Chilena de Medicina Intensiva (SOCHIMI) y Ministerio de Salud de Chile (MINSAL), se elaboró un agresivo plan de reorganización de camas en servicios no críticos, lo que permitió absorber la gran demanda de manejos críticos de los pacientes en la fase más álgida de la pandemia7,8.
M╔TODOS
Fuente de Datos
Este estudio es observacional y retrospectivo donde se analizan los pacientes ingresados en la Unidad de Cuidados Intensivos (UCI) del Hospital Ramón Barros Luco Trudeau, un Hospital Terciario y de Máxima Complejidad ubicado en el Sector Sur de Santiago de Chile, Región Metropolitana, entre los días 24 de Marzo de 2020 y 15 de Mayo de 2020. El estudio cuenta con la autorización del comité de ética local. Los datos fueron analizados e interpretados por el grupo de investigación que diseñó el estudio. La integridad de estos datos está respaldada por la información local de la Institución.
Criterios de Ingreso al estudio
El criterio de ingreso fue todos los pacientes Hospitalizados en la UCI con sospecha clínica o Imagenológica de enfermedad por COVID-19 en los que posteriormente se les confirma diagnóstico con ensayo en tiempo real de la reacción transcriptasa inversa en cadena de polimerasa (RT-PCR) o pacientes en los que ya se había establecido el diagnóstico de COVID-19 por RT-PCR previo a su ingreso a UCI.
Recopilación de Datos
Los datos clínicos de los pacientes fueron registrados en forma exclusiva por el personal que participó en el estudio e incluyó datos demográficos, clínicos, laboratorio y ventilatorios. El tramo de reclutamiento de pacientes fue desde el 24 de marzo de 2020 hasta el 15 de mayo de 2020. Todos los pacientes ingresados al estudio durante ese tiempo se siguieron hasta 21 días después de ingresados en UCI o hasta el momento del alta hospitalaria (vivos o fallecidos). Los registros obtenidos fueron luego analizados en sistema computacional donde se realizaron cruces de información.
Resultados del Estudio
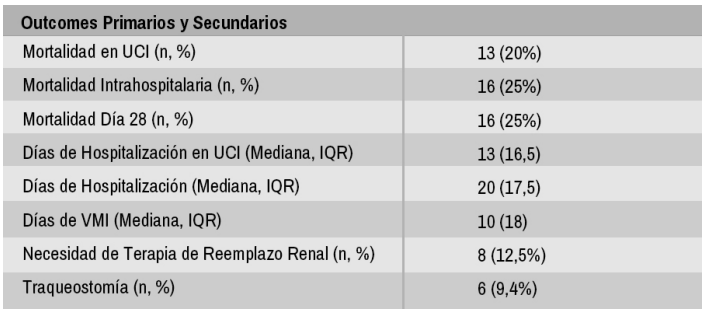
A partir del análisis descriptivo, los puntos primarios a buscar en el estudio fueron Mortalidad en UCI, Mortalidad Intrahospitalaria y Mortalidad a 28 días. Los puntos secundarios fueron los días de Hospitalización en UCI y días de ventilación mecánica invasiva.
AN┴LISIS ESTAD═STICO
La muestra total fue de 64 pacientes. No se realizó un cálculo estadístico del tamaño de la muestra a priori. Los porcentajes de datos disponibles para la población general se basan en el número total de pacientes incluidos en el estudio, considerando los datos válidos disponibles para cada variable. Para las variables continuas se calculó la mediana o la media, de acuerdo a la distribución de variables. En el caso de la mediana, esta fue acompañada por el intervalo intercuartil (IQR) y en el caso de la media por la desviación estándar, en ambos casos con un IC del 95%. Las variables categóricas se expresan como el número de pacientes o características por categoría y su correspondiente frecuencia relativa con un IC 95%, considerando los datos válidos disponibles para cada variable. Las diferencias estadísticamente significativas entre categorías de una variables o entre variables independientes se calcularon con la prueba T de Student. En todos los casos con un nivel de significancia del 0,05 bilateral. Para la determinación de la relación entre variables nominales y ordinales se utilizó la prueba de chi-cuadrado y el coeficiente de contingencia respectivamente con un IC del 95%. En la determinación de la relación entre variables continuas se utilizó el coeficiente de correlación de Pearson a un nivel de significancia del 0,05 bilateral. Los análisis se realizaron con SPSS 22. Los análisis no se han ajustado a comparaciones múltiples, por ello, dada la posibilidad de error tipo I, los hallazgos deben ser interpretado en su carácter exploratorio y descriptivo.
RESULTADOS
Características Demográficas
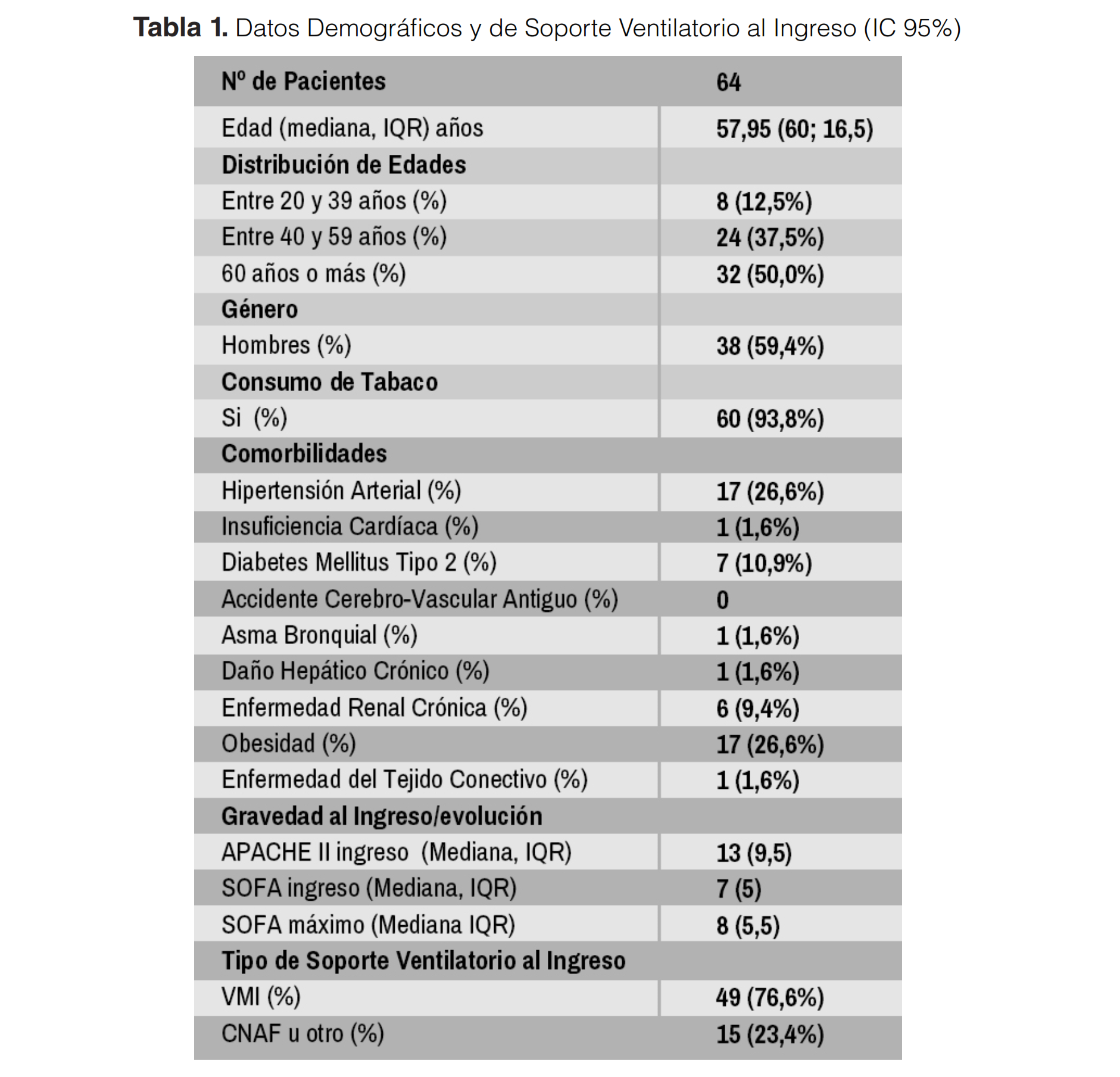
Todos los pacientes fueron manejados en la Unidad de Cuidados Intensivos (UCI). Las características demográficas se ilustran en la Tabla 1. De la muestra total, 42 pacientes (65,62%) tenían al menos 1 comorbilidad, siendo la hipertensión arterial la más común (26,6%) junto con la obesidad (26%). En tercer lugar, la diabetes mellitus con un 10,9% y finalmente con un 9,4% la Enfermedad Renal Crónica (ERC).
Los pacientes hipertensos tuvieron una diferencia estadísticamente significativa en el APACHE II y SOFA al ingreso, siendo estos indicadores más altos. Sin embargo, no se reflejó una diferencia estadísticamente significativa en cuanto a días de ventilación mecánica, estadía en UCI, ni mortalidad con respecto a los pacientes que no tienen esta condición previa.
Si bien la obesidad no demostró una asociación con enfermedad más grave al ingreso, si se pudo constatar una diferencia estadísticamente significativa en el promedio de días de estadía en UCI, donde los pacientes normopesos promediaron 9,2 días y los pacientes sobrepesos-obesos promediaron 16,7 días (p 0,044) siendo ostensible la diferencia desde el punto de vista clínico (Figura 1A). En relación a los días en VMI, y aunque no se alcanza significancia estadística, sí existe una relación significativa en lo clínico con mayor tiempo en VMI, donde los obesos tienen un promedio de 12,9 días vs los pacientes normopesos con un promedio de 6,4 días (p 0,08).
Características Clínicas
La gravedad de la enfermedad al ingreso y su evolución se objetivó mediante el APACHE II las primeras 24 horas y SOFA al ingreso/máximo durante toda la estadía UCI, destacando un APACHE II de ingreso con una mediana de 13 (IQR 9.5). En cuanto al SOFA al ingreso, la mediana fue de 7 (IQR 5) y el SOFA máximo tuvo una mediana de 8 (IQR 5.5).
Como presentación de enfermedad, un 43,8% inició el cuadro con tos seca, 21,9% con fiebre y 7,8 % con tos productiva. El segundo síntoma en aparecer fue la fiebre con un 35.9 % y con un 25% la tos seca, siendo ambos los síntomas más presentes en cuanto a prevalencia (Figura 1B y 1B en suplemento).
La disnea constituye el principal motivo de consulta y es el tercer síntoma en orden de aparición con un 73,4%. A su vez, el tiempo en días desde el primer síntoma reportado y la aparición de disnea tuvo una media de 4,7 días (DS 3,1). Finalmente, cuando se precipitó la disnea, el tiempo en días hasta el ingreso a UCI tuvo una media de 3,13 días (DS 2,57) (Figura 1D en suplemento).
De los pacientes que requirieron terapia de reemplazo renal, ya sea en forma aguda o crónica, existió una relación estadísticamente significativa con mayor mortalidad hospitalaria y mayor mortalidad a 28 días (p 0,002 y p 0,003 respectivamente).
Hallazgos de laboratorio
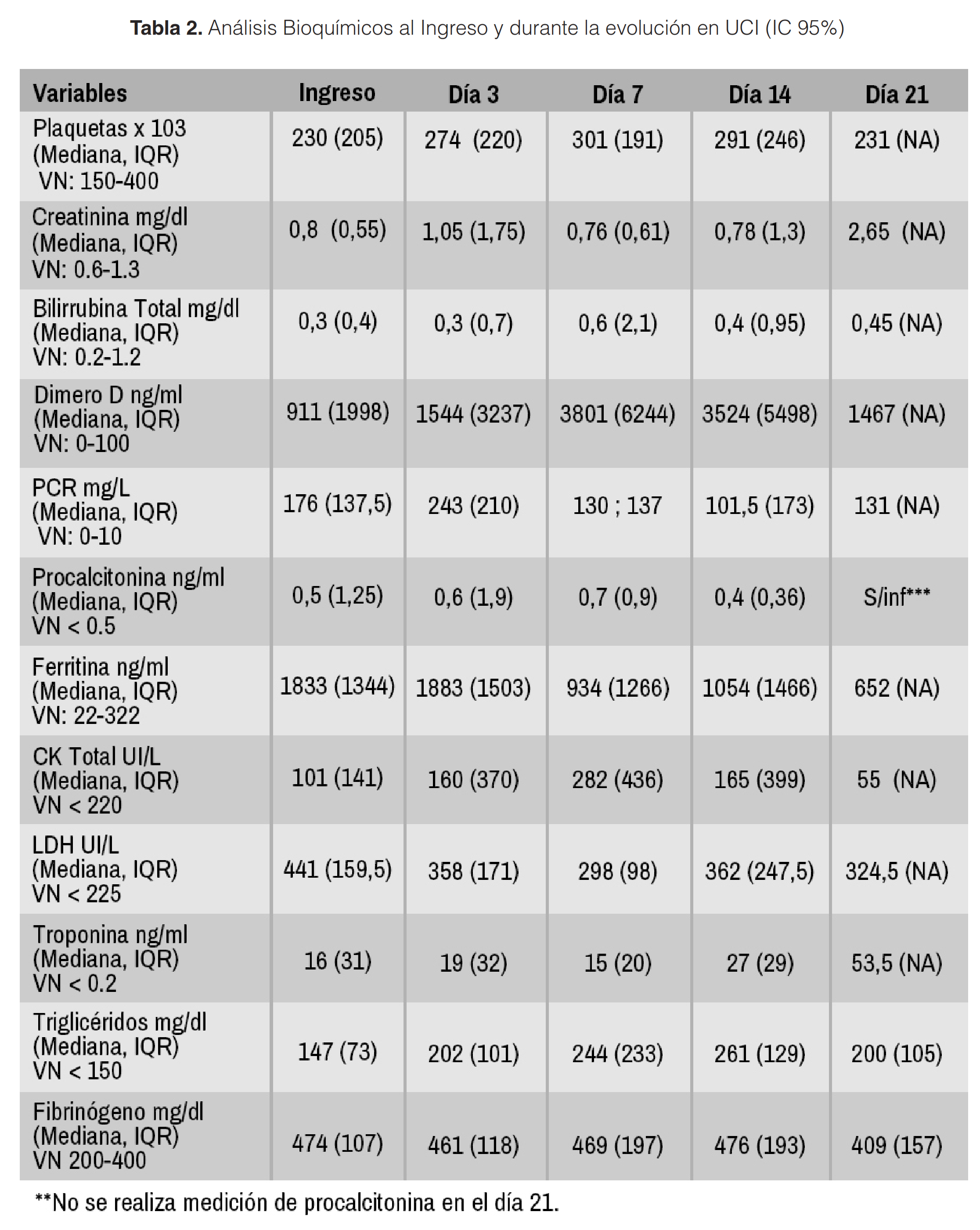
Existe una elevación de parámetros inflamatorios al ingreso como la Proteína C Reactiva y Ferritina con mediana de 176 mg/L y 1833 ng/ml, respectivamente. El Dímero D estuvo elevado en la totalidad de los pacientes (mediana de 911 ng/ml, [IQR 1998]), alcanzando a los 7 días casi una triplicación con respecto al ingreso (Mediana 3801 ng/ml). Sin embargo, esto no tuvo diferencias estadísticamente significativas en cuanto a resultados de días de ventilación mecánica, días de estadía en UCI ni mortalidad. Lo mismo con respecto a la LDH, que pese a presentar niveles elevados al ingreso (mediana al ingreso 441 UI/L), tampoco se asoció a cambios en días de ventilación mecánica, días de estadía en UCI ni mortalidad. Los otros marcadores detallados en la tabla no presentaron asociaciones estadísticamente significativas ni con días de ventilación, días de UCI ni mortalidad (Tabla 2).
(Revisar Suplemento).
Soporte Ventilatorio
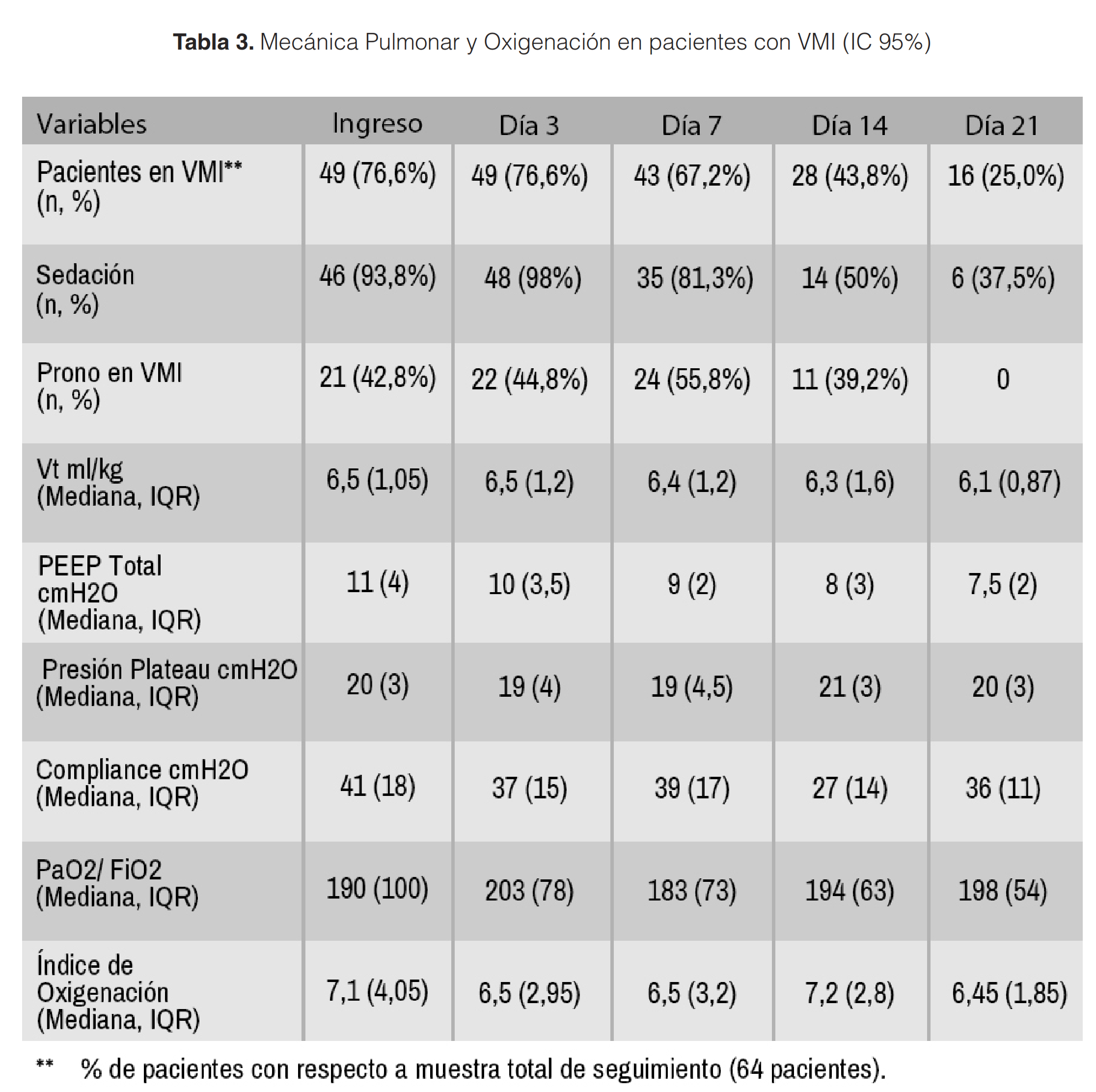
De los 64 pacientes ingresados a la UCI, 49 (76,6%) requirió apoyo con ventilación mecánica invasiva desde un comienzo y 15 (23,4%) inició apoyo ventilatorio no invasivo con Cánula de Alto Flujo (CNAF).
En cuanto al total de los pacientes que recibieron ventilación mecánica invasiva, 21 (42,8%) requirió prono al ingreso, mientras que un 55,8% de los ventilados al día siete estaban en prono. La mediana de presión positiva al final de la espiración (PEEP) al ingreso fue de 11 y al séptimo día de 9.
La Presión Plateau, se mantiene estable la primera semana, aumentando entre los días 7 y 14, concomitante a la disminución del PEEP luego de la primera semana (Figura 2A y 2B en suplemento), donde la mediana de los pacientes que continúan en ventilación mecánica al día 14 y 21 tuvieron un valor de PEEP total de 8 y 7,5, respectivamente. Esto se acompaña, en iguales períodos, de una disminución de la compliance estática, también entre los días 7mo y 14vo (Figura 2C en suplemento) donde la mediana cae de 42 (IQR 17) a 27 (IQR 14), respectivamente. En cuanto al índice Presión Arterial de Oxígeno/Fracción Inspirada de Oxígeno (PaFiO2), su mediana al ingreso fue de 206 (IQR 110) mientras que al final de la primera semana su mediana fue de 184 (IQR 100). La descripción del soporte ventilatorio en estos pacientes se resume en la Tabla 3.
Outcomes
Durante el período del estudio, fallecieron en la UCI un total de 13 pacientes (20,3%). Luego de su egreso de la UCI, fallecieron estando hospitalizados 3 pacientes (mortalidad intrahospitalaria 25%). La mortalidad a 28 días, no sufrió incrementos, manteniendo mortalidad de 25%. A los pacientes que a esa fecha ya habían sido egresados a su domicilio, se les controlo ambulatoriamente o vía contacto telefónico. El resto de los resultados se describen en la Tabla 4.
Discusi¾n
De los 64 pacientes, la mediana de edad fue de 60 años, siendo el 59,4% hombres, concordante con reportes tanto de China como de otros países.9,10,11.
La mortalidad UCI en este estudio es del 20%, inferior a la cifras de mortalidad reportadas en distintas series internacionales, donde en promedio superan el 25-30% en varios países de Europa y Latinoamérica.12,13,14. Esta mortalidad puede estar sesgada por selección, ya que el período de muestreo incluyó solamente pacientes ingresados a la UCI habitual de nuestro centro, con mayor experiencia en manejo de paciente crítico y no se incluyeron los pacientes que posteriormente fueron ingresando a otras unidades adaptadas a la contingencia lo que sin duda afectó en mortalidad dado menor experiencia en manejo de estos pacientes.
La asociación de Hipertensión arterial con peores desenlaces en UCI sugiere una presentación más grave de la enfermedad con respecto a los no hipertensos. Esta relación es concordante con los reportes en otros grandes estudios donde la hipertensión arterial, sobre todo asociado a edad avanzada, constituyen factores de riesgo de enfermedad más grave14,15,16. Con respecto a la obesidad, su relación con peores outcomes en este estudio es un hallazgo constante en otras series y publicaciones14,15,17.. Creemos que esta asociación puede explicarse por motivos relacionados con el trabajo respiratorio, tanto por una carga mecánica y un drive ventilatorio aumentados. En el caso de la carga mecánica, no sólo existe un deterioro de la elastancia pulmonar inducida por el daño alveolar difuso sino también por deterioro de la elastancia torácica, lo que condiciona desreclutamiento de unidades alveolares y mayor hipoxemia, condicionando mayor esfuerzo muscular y mayores presiones transpulmonares en ventilación espontánea, lo que podría hipotéticamente inducir daño alveolar, sobre todo si no existe un monitoreo estrecho de la presión transpulmonar, en particular con la medición de la presión pleural20, 21,22. Esto ya ha sido descrito en antiguos trabajos de Talmor y cols. en 2006 y 2008, donde se pone de manifiesto que las presiones en la vía aérea que habitualmente se miden en la clínica (en particular la presión meseta), tiene mucha dispersión con respecto a determinar la magnitud del impacto que tiene sobre el pulmón y el tórax, no pudiendo discriminar la contribución de ambos compartimientos a las presiones en el sistema respiratorio. Y en cuanto a mayor carga ventilatoria, esto es secundario a una mayor actividad inflamatoria, lo que puede precipitar mayor daño alveolar y disfunción de órganos. Sin embargo, todo lo anteriormente expuesto es una deducción plausible en relación a la evidencia disponible, pero no puede desprenderse de los resultados de este trabajo ya que en nuestra serie de pacientes no se realizó medición ni seguimiento de presión pleural.
El mal resultado de los pacientes con Enfermedad Renal y en especial aquellos en terapia de reemplazo renal podría explicarse por varias razones, pero principalmente por la mala tolerancia hemodinámica a la acidosis respiratoria en contexto de falla ventilatoria y a la estrategia de hipercapnia permisiva de la ventilación con volúmenes corrientes bajos. Otro factor es la inestabilidad hemodinámica en los casos más graves que no permite completar adecuadamente las sesiones de diálisis.
En cuanto al Dímero-D, si bien no hubo diferencias estadísticamente significativas en los resultados primarios ni secundarios, sí existió una asociación en cuanto al valor máximo al ingreso y peor desenlace ya que los pacientes con mortalidad en UCI presentaron una media al ingreso 7713 ng/ml vs 5418 ng/ml de los que no asociaron mortalidad, manteniéndose continuamente elevados durante los primeros 21 días, pudiendo reflejar actividad protrombótica persistente y mayor inflamación 16,17. Lo mismo sucede con marcadores como PCR y Ferritina descritos en resultados, pudiendo señalar este cuadro como una enfermedad inflamatoria progresiva y de largo aliento en los casos más graves.
De la mecánica ventilatoria de estos pacientes, un 44% de los pacientes requirió prono al ingreso, consagrando a esta medida terapéutica como esencial en las primeras horas del manejo ventilatorio de estos pacientes.
En la primera semana de evolución los pacientes presentan una mejor Compliance y un bajo potencial de reclutamiento, similar al perfil descrito por el grupo de Gattinoni y Cols18 y que también ha sido reflejado en un estudio fisiológico preliminar por el grupo francés de Ramin y Cols19. En este último, al realizar monitoreo de la Presión Transpulmonar en 16 pacientes con SDRA severo por COVID-19 mediante catéter esofágico, se evidenció que la elastancia pulmonar no se eleva significativamente en los primeros días de ventilación mecánica (Perfil Low Elastance). También se aconseja en la primera semana de manejo ventilatorio el uso de PEEP bajos, del orden de 8-10 cmH20 19, dado las altas presiones transpulmonares por presiones pleurales más negativas secundario al mayor trabajo respiratorio. Esto refuerza la necesidad del monitoreo de la presión pleural por el alto riesgo de daño inducido por ventilación mecánica en estos pacientes. 20,21,22
Otro aspecto relevante a discutir es acerca del curso natural de la enfermedad. En primer lugar, la mayoría de los pacientes ventilados tuvo una media de 3 días desde el inicio de la disnea y la intubación. Esto es importante, ya que pudo entre otras cosas suponer un control precoz sobre la mecánica respiratoria y posible prevención del P-SILI (patient self-inflicted lung injury) dado el habitual aumento del trabajo respiratorio que presentan estos pacientes al ingreso y la poca percepción de disnea, lo que puede facilitar peligrosamente el desarrollo de altas presiones transpulmonares y strain pulmonar, aunque esto es sólo una hipótesis. Sin embargo, esta teoría no explica del todo el curso de la enfermedad ya que un alto porcentaje de éstos pacientes (76,6%) que pese a una intubación precoz y manejo ventilatorio protectivo, evolucionó igualmente hacia una mecánica pulmonar restrictiva, poca tolerancia al PEEP y alta elastancia, con mayor compromiso de tipo shunt y ventilación prolongada.
No obstante, ésto último se opone al supuesto de 2 fenotipos de la enfermedad (L y H) descrito por Gattinoni y Cols18, ya que en estos pacientes de peor evolución existió una mala tolerancia al PEEP luego de la primera semana con un incremento significativo de la elastancia pulmonar, lo cual los hace tributarios de estrategias de bajo PEEP y por otra parte presentan un pobre potencial de reclutamiento, al contrario de lo planteado por Gattinoni y Cols, quienes plantean que en esta segunda el desarrollo del fenotipo H (High Elastance), se beneficiaría con protocolos de alto PEEP tanto para vencer el incremento de la elastancia como para aumentar el tejido aireado. De hecho en los casos de evolución hacia mecánica restrictiva, los aumentos del PEEP fueron siempre mal tolerados y se asociaron en varias ocasiones a aumento del espacio muerto alveolar y deterioro de la hipercapnia.
Finalmente, nuestro grupo considera que los fenotipos L y H reflejan más bien el continuo de una misma enfermedad en su evolución natural más que dos entidades distintas, incluso cuestionando la real preponderancia del P-SILI. Esto se ve reflejado por la transición de un estado a otro en un mismo paciente, independiente de si fue ventilado en forma protectiva y precoz con ventilación invasiva o si fue manejado, por ejemplo, con Cánula Nasal de Alto flujo al principio.
Limitaciones
Este estudio presenta limitaciones. En primer lugar, en esta muestra se recolectan sólo a los ingresados en la unidad habitualmente destinada para el manejo de estos pacientes críticos y no se registraron los que ingresaron a unidades adaptadas para su manejo por la contingencia, lo que puede influir en peores resultados primarios con respecto a los descritos en este estudio. En segundo lugar, sólo se hizo seguimiento a corto plazo en UCI y durante la estadía hospitalaria, sin precisar la evolución a largo plazo, en una enfermedad que se conoce por secuelas crónicas como la fatiga. En tercer lugar se realizaron en algunos casos pruebas de laboratorio incompletas.
Conclusiones
No existieron diferencias significativas entre síntomas de presentación días de disnea ni resultados de laboratorio con respecto a los reportes de otros centros. En cuanto al curso ventilatorio de estos pacientes, probablemente estemos frente a una evolución natural de la enfermedad más que 2 fenotipos distintos, con mucha heterogeneidad entre distintos pacientes. Se requiere un mayor monitoreo de la presión pleural para evitar el daño inducido por ventilación mecánica que pudiese precipitar en estos pacientes la transición hacia un fenotipo restrictivo de la enfermedad.
REFERENCIAS BIBLIOGR┴FICAS
- Guan WJ, Ni ZY, Hu Y, et al. Clinical Characteristics of Coronavirus Disease 2019 in China. N Engl J Med 2020; 382:1708.
- WHO Director-General’s opening remarks at the media briefing on COVID- 19. https://www.who.int/dg/speeches/ detail/who-director-general-s-opening-remarks-at-themedia-briefing-on-covid-19---11-march-2020.
- Grasselli G, Pesenti A, Cecconi M. Critical Care Utilization for the COVID-19 Outbreak in Lombardy, Italy: Early Experience and Forecast During an Emergency Response. JAMA 2020.
- Imperial College London. Report 13 - Estimating the number of infections and the impact of non-pharmaceutical interventions on COVID-19 in 11 European countries. https:// www.imperial.ac.uk/media/imperialcollege/medicine/ sph/ide/gida-fellowships/Imperial-College-COVID19- Europeestimates-and-NPI-impact-30-03-2020.pdf; 2020.
- Docherty AB, Harrison EM, Green CA, et al. Features of 20 133 UK patients in hospital with covid-19 using the ISARIC WHO Clinical Characterisation Protocol: prospective observational cohort study. Bmj 2020; 369: m1985.
- Informe Epidemiológico Nº36, Enfermedad por SARSCOV-2” (COVID-19), 24-07-20, https://www.minsal.cl/wpcontent/uploads/2020/07/informe-epi-36.pdf
- Ministerio de Salud; Dispone instrucciones para la Coordinación de la Red Pública y privada de salud por parte de la Subsecretaria de redes asistenciales, resolución exenta 156 de 1 abril de 2020.
- Rascado Sedes P, Ballesteros Sanz MA, Bodí Saera MA, Carrasco Rodríguez Rey LF, Castellanos Ortega A, Catalán González C de Haro López M, et al. Plan de contingencia para los servicios de medicina intensiva frente a la pandemia COVID-19. Med Intensiva. 2020;doi: 10.1016/j. medin.2020.03.006.
- Huang C, Wang Y, Li X y col. Clinical characteristics of patients infected with the new coronavirus 2019 in Wuhan, China. Lancet 2020; 395: 497.
- Wang D, Hu B, Hu C, et al. Clinical characteristics of 138 patients hospitalized with pneumonia infected with coronavirus novel 2019 in Wuhan, China. JAMA 2020.
- Richardson S, Hirsch JS, et al. Presenting characteristics, comorbidities and results among 5700 patients hospitalized with COVID-19 in the New York City area. JAMA 2020.
- Ferrando C, Mellado-Artigas R, de la Red de UCI Española para COVID-19. Patient characteristics, clinical course and factors associated to ICU mortality in critically ill patients infected with SARS-CoV-2 in Spain: A prospective, cohort, multicentre study. Rev Esp Anestesiol Reanim. 2020 Oct;67(8):425-437.
- Grasselli G, Cecconi M, Pesenti A; COVID-19 Lombardy ICU Network. Baseline Characteristics and Outcomes of 1591 Patients Infected With SARS-CoV-2 Admitted to ICUs of the Lombardy Region, Italy. JAMA. 2020 Apr 28;323(16):1574-1581.
- Stokes EK, Zambrano LD, Anderson KN, et al. 2019 Coronavirus Disease Surveillance: United States, January 22 to May 30, 2020. MMWR Morb Mortal Wkly Rep 2020; 69: 759.
- CDC COVID-19 Response Team. Severe Outcomes Among Patients with Coronavirus Disease 2019 (COVID-19) - United States, February 12-March 16, 2020. MMWR Morb Mortal Wkly Rep 2020; 69:343.
- Zhou F, Yu T, Du R, et al. Clinical course and risk factors for mortality of adult inpatients with COVID-19 in Wuhan, China: a retrospective cohort study. Lancet 2020; 395:1054.
- Lighter J, Phillips M, Hochman S, et al. Obesity in patients younger than 60 years is a risk factor for Covid-19 hospital admission. Clin Infect Dis 2020.
- Liao D, Zhou F, Luo L, et al. Haematological characteristics and risk factors in the classification and prognosis evaluation of COVID-19: a retrospective cohort study. Lancet Haematol 2020.
- Wu C, Chen X, Cai Y, et al. Risk Factors Associated With Acute Respiratory Distress Syndrome and Death in Patients With Coronavirus Disease 2019 Pneumonia in Wuhan, China. JAMA Intern Med 2020.
- Gattinoni L, Chiumello D, Caironi P, Busana M, Romitti F, Brazzi L, et al. COVID-19 pneumonia: different respiratory treatments for different phenotypes? Intensive Care Med. 2020;46(6):1099–102.
- Ramin, Severin & Charbit, Jonathan & Dagod, Geoffrey & Girard, Mehdi & Jaber, Samir & Capdevila, Xavier. (2020). Transpulmonary pressure in SARS-CoV-2-associated acute respiratory distress syndrome: a single-center observational study. Critical Care. 24. 10.1186/s13054-020-03129-5.
- Luciano Gattinoni, Lorenzo Giosa, Matteo Bonifazi, Iacopo Pasticci, Mattia Busana, Matteo Macri, Federica Romitti, Francesco Vassalli & Michael Quintel (2019): Targeting transpulmonary pressure to prevent ventilator-induced lung injury, Expert Review of Respiratory Medicine.
- Talmor D, Sarge T, Malhotra A, et al. Mechanical ventilation guided by esophageal pressure in acute lung injury. N Engl J Med 2008; 359: 2095-2104.
- Talmor D, Sarge T, O’Donnell CR, et al. Esophageal and transpulmonary pressures in acute respiratory failure. Crit Care Med. 2006;34(5):1389-1394.
Tablas

┬┐C├ōMO CITAR?
- APA
- Chicago
- Harvard
