Recomendaciones de la Sociedad Chilena de Medicina Intensiva para los Cuidados de Fin de Vida
- Recomendaciones
- 254 vistas
Introducci�n
Los pacientes y familias que viven procesos de fin de vida (FDV) en Unidades de Pacientes Críticos (UPC), requieren apoyo, intervenciones y cuidados efectivos, acordes a sus necesidades tanto a nivel físico, como psicológico, social y espiritual. Los procesos de asistencia sanitaria en UPC implican establecer canales de comunicación expeditos, que se hagan cargo de los objetivos propios de los cuidados críticos, en coherencia con la condición clínica y pronóstico de los pacientes, y en particular con sus valores, necesidades y preferencias. Este enfoque permitirá integrar las perspectivas de pacientes, familias y equipos de salud ante la necesidad de reconocer y transitar procesos de FDV en UPC.
Un aspecto relevante a desarrollar en la atención de los pacientes críticos, es el reconocimiento oportuno de condiciones “gatillantes” «factores de riesgo, severidad de la enfermedad y/o condiciones específicas» que permitan iniciar tempranamente una estrategia integral de cuidado, que incluya el riesgo o reconocimiento de la condición de FDV y por tanto de las necesidades propias de cada paciente, incluyendo a su familia.
Esperamos que la generación de este marco de atención para pacientes en FDV en UPC permita aportar con el desarrollo de herramientas que faciliten: toma de decisiones relacionadas con mantención, retiro o no inicio de medidas de soporte vital, planificación de cuidados individualizados y manejo efectivo de síntomas, entre otros.
En consideración a la trascendencia de este importante tópico, se conformó un grupo de trabajo interprofesional para desarrollar sugerencias y recomendaciones prácticas aplicables a nuestra población. En el contexto de la contingencia mundial y nacional originada por la pandemia a causa de COVID-19, la Sociedad Chilena de Medicina Intensiva (SOCHIMI) ha decidido liberar en forma preliminar un resumen ejecutivo del documento final.
1. Comunicaci�n entre el equipo UPC y los familiares de un paciente en FDV.
Antes de la entrevista, se recomienda preparar la reunión con la familia:
-
Definir objetivos y miembros del equipo de salud que participarán en la reunión.
-
Se sugiere que participe el médico tratante de UPC con al menos un miembro más del equipo, idealmente el(la) enfermero(a) responsable del paciente.
-
Definir con anticipación cuál será el tema a tratar (ejemplo: informar sobre pronóstico vital ominoso u otros temas relacionados) y si se convocará o no a profesionales de equipos interconsultores, como especialistas con los que UPC comparte la tratancia o miembros del equipo de cuidados paliativos.
-
En caso de incluir a otros profesionales, se sugiere la realización de una reunión
-
previa con todos quienes serán parte de la entrevista con la familia, para clarificar ideas y objetivos, definiendo claramente quién liderará la reunión y cuál será el rol de los otros participantes.
-
Es importante que durante la reunión todo el equipo transmita el mismo mensaje central a la familia, evitando generar confusión.
Revisar datos actualizados en relación a diagnósticos, resultado de exámenes y evolución clínica del paciente, para tener claridad técnica durante la entrega de información.
Se recomienda idealmente contar con un espacio físico privado, iluminado y cómodo para la entrega de información. En caso de no contar con este espacio, intentar mejorar las condiciones de acuerdo a la realidad local (ejemplos: uso de biombos, evitar presencia de otras familias).
Antes de iniciar la reunión, se sugiere explicitar nombre y cargo de los profesionales presentes, así como el objetivo general de la reunión. Luego solicitar que cada familiar se identifique con su nombre y relación parental con el paciente.
Al iniciar la reunión se sugiere utilizar preguntas que inviten a la familia a expresarse, mencionando lo que saben y lo que desean o necesitan saber en relación al estado de salud de su familiar. Previo a la entrega de información por parte del equipo de salud, es relevante conocer qué han entendido los familiares respecto del proceso de enfermedad crítica que ha vivido el paciente.
Durante la reunión, se sugiere aclarar dudas y recapitular el proceso de enfermedad del paciente en palabras simples (evitar “jerga médica” o tecnicismos), dando espacio a que los familiares expresen su punto de vista y representen al paciente. Cuando sea pertinente, será importante indagar sobre: preferencias, declaraciones o documentos de voluntades anticipadas del paciente, dudas en relación a la mantención o suspensión de medidas de soporte vital u otras terapias y temores de la familia respecto al fallecimiento. Durante el transcurso de la entrevista es importante utilizar preguntas que permitan clarificar frecuentemente la comprensión de los familiares respecto de la información que se va entregando.
Durante la reunión es esperable la expresión de tristeza, rabia o ansiedad en relación al proceso de FDV de un ser querido. Se recomienda interrumpir en ese momento la entrega de información, para poder explorar y validar las emociones que surjan.
Al finalizar la reunión se sugiere: clarificar la comprensión de acuerdos o decisiones por parte de todos los participantes y explicitar la validación de las emociones por parte del equipo de salud, expresando claramente que se garantizarán el cuidado y el no abandono del paciente hasta el último día de su vida, respetando los acuerdos y las decisiones tomadas en conjunto.
Posterior a la reunión familiar, se sugiere realizar una reunión de cierre y evaluación con el personal de la UPC. Se recomienda que el personal de salud se comunique entre sí el hecho de que el paciente se encuentra en etapa de FDV, con el objetivo de que todos puedan compartir esta experiencia y tener claridad respecto de las acciones con las que pueden aportar al cuidado del paciente y de su familia.
Registrar en ficha clínica (papel o electrónica), los temas tratados en la reunión familiar y las decisiones acordadas.
Se recomienda que el equipo escoja una estrategia de comunicación para poder guiar las conferencias familiares, a nivel internacional los de mayor reporte son: (SPIKE/EPICEE) o VALUE (Anexo 1). Esto mejora la calidad de la comunicación, la satisfacción de la familia y la seguridad en el equipo.
2. Evaluaci�n de la dimensi�n f�sica de un paciente en FDV por parte del equipo UPC.
Síntomas generales:
Se recomienda el uso del instrumento ESAS (Edmonton Symptom Assessment Scale) para evaluar dolor, disnea, ansiedad, desánimo y otros síntomas frecuentes en pacientes que se comunican (Anexo 2).
Dolor:
Se recomienda el uso de la escala visual numérica (NRS, Numerical Rating Scale) para evaluar dolor en pacientes que se comunican (Anexo 3).
Se recomienda el uso de la escala visual descriptiva (EVD) o del termómetro de dolor con caras (TDC) para evaluar dolor en pacientes que se comunican, pero que no pueden utilizar el formato numérico.
Se recomienda el uso de la Escala Conductual del Dolor (BPS, Behavioral Pain Scale), o la Herramienta para la Detección del Dolor en Cuidados Críticos (CPOT, Critical-Care Pain Observation Tool), para evaluar dolor en pacientes sometidos a ventilación mecánica que no se pueden comunicar (Anexo 4).
Se recomienda el uso del reporte de familiares o cuidadores para evaluar dolor en pacientes que no se comunican.
Disnea:
Se recomienda el uso de escala verbal numérica (NRS, Numerical Rating Scale) para evaluar disnea en pacientes que se comunican.
Se recomienda el uso de escalas conductuales (RDOS, Respiratory Distress Observation Scale) y el reporte de familiares o cuidadores para evaluar disnea en pacientes que no se comunican (Anexo 5).
Estertores:
Se recomienda pesquisar la presencia de estertores respiratorios y evaluar su significado para familiares y miembros del equipo de salud.
Delírium/agitación:
Se recomienda el uso de la Sedation-Agitation Scale (SAS) o Richmond Agitation- Sedation Scale (RASS) para evaluar agitación y sedación (Anexo 6 y 7).
Se recomienda el uso del Método para la Evaluación de la Confusión en la UCI (CAM-ICU, Confusion Assessment Method for the Intensive Care Unit) para evaluar delírium (Anexo 8).
Insomnio:
Se recomienda evaluar sueño/descanso en pacientes críticos al final de la vida si es que su estado de conciencia lo permite.
Favorecer estrategias no farmacológicas para promover el descanso nocturno.
3. Evaluaci�n de la dimensi�n psicosocial de un paciente en FDV por parte del equipo UPC.
Se recomienda evaluar sufrimiento multidimensionalmente (síntomas físicos, psicológicos, emocionales y espirituales), a través de una entrevista semiestructurada, en pacientes críticos en FDV que puedan comunicarse.
Se recomienda evaluar sufrimiento a través de escalas conductuales validadas para síntomas físicos y del reporte de familiares o cuidadores en pacientes críticos qu e no pueden comunicarse (ejemplo: NRS visual).
4. Evaluaci�n de las necesidades de la familia de pacientes en FDV en la UPC.
Se sugiere que durante la conversación con las familias, se consulte abiertamente sobre sus necesidades en relación al proceso de FDV de su ser querido. En algunas ocasiones hay familias que requieren información, acompañamiento o un espacio a solas, entre otros.
Es recomendable evaluar las características sociodemograficas en familiares de pacientes críticos al final de la vida y realizar interconsulta a asistente social en caso de que corresponda.
Se sugiere el empleo del cuestionario CCF-NI (Critical Care Family Needs Inventory) para valorar las necesidades de los familiares de pacientes de UCI, ya que se dispone de su versión en español.
Se recomienda evaluar la necesidad de apoyo emocional, psicológico y espiritual en familiares de pacientes críticos al final de la vida y realizar las interconsultas pertinentes de acuerdo a la disponibilidad de la institución.
5. Cuidados b�sicos que debe proporcionar el equipo de UPC a un paciente en FDV.
Un aspecto fundamental, debe ser el reconocimiento de las necesidades del paciente por parte del equipo, que permita orientar y guiar el cuidado durante el proceso de FDV. Esto considera preferencias particulares desde el punto de vista espiritual, vínculos relevantes con familiares, asuntos pendientes, entre otros.
Se sugiere desarrollar estrategias que permitan reconocer estas necesidades, como entrevistas con familiares, cartillas al ingreso del paciente o póster “un poco sobre mí” que permitan hacer explícitas y visibles las preferencias del paciente.
Se recomienda que las UPC definan un modelo de asistencia en cuidados paliativos que, mediante consultoría de equipos hospitalarios especialistas en cuidados paliativos, o el entrenamiento de los equipos en habilidades de cuidados paliativos primarios (aproximación mixta), permita integrar las competencias requeridas y de esta forma, responder a las necesidades del paciente en FDV.
Se recomienda, según la realidad específica de cada institución, la implementación de un sistema de alerta que objetive condiciones gatillantes que motivarán una aproximación direccionada a cuidados de FDV.
Se sugiere conformar un equipo interprofesional en los cuidados de los pacientes en FDV, con la finalidad de entregar un abordaje integral a sus necesidades, considerando psicólogos, agentes pastorales o de asistencia espiritual, asistentes sociales, entre otros.
Se recomienda un estricto monitoreo y oportuno control de síntomas en todos los pacientes en cuidados de FDV, con particular atención al dolor, disnea, ansiedad y sed.
En relación a los cuidados de enfermería, se sugiere realizar una adecuación de los mismos en relación a las necesidades del paciente, reducir el uso de dispositivos invasivos que no se utilicen, limitar punciones y procedimientos que puedan generan incomodidad. No se recomienda suspender procedimientos de aseo y confort; sin embargo, se sugiere disminuir los tiempos en que se solicita a la familia abandonar la habitación.
Se recomienda especial dedicación a la preservación de la dignidad y el aspecto corporal de los pacientes en cuidados de FDV, esto cobra especial relevancia durante las intervenciones de aseo y confort.
Se recomienda la ampliación o apertura del horario de visitas para pacientes que se encuentren en proceso de FDV. Es fundamental promover el acompañamiento del paciente y que este no fallezca en soledad.
Se sugiere desarrollar estrategias que permitan la incorporación de las familias en los cuidados de FDV (si ellos así lo desean).
6. Acompa�amiento espiritual y/o religioso de pacientes en FDV y/o familiares en la UPC.
Se recomienda el uso de una entrevista semiestructurada para evaluar necesidades espirituales en pacientes críticos en FDV que puedan comunicarse.
Se recomienda evaluar las necesidades espirituales o religiosas del paciente e incorporarlas en el plan de atención elaborado por el equipo clínico.
Se sugiere que el equipo clínico revise y tome en cuenta las evaluaciones realizadas por los capellanes, sacerdotes o religiosos de cualquier credo.
Se recomienda concientizar al equipo clínico acerca de los problemas espirituales que viven los pacientes, para que sean incorporados en la atención.
Se sugiere, si el equipo se siente cómodo, acompañar al paciente en el caso que solicite su participación en una oración, como parte del cuidado holístico.
Se sugiere favorecer los ritos de despedida relevantes de acuerdo a las creencias del paciente y su familia.
En caso de que la institución no cuente con apoyo que sea de la religión o credo del paciente/familia, se sugiere brindar las facilidades para que puedan ser visitados por alguien contactado por la misma familia.
7. Medidas de autocuidado y soporte emocional para el equipo de salud despu�s del fallecimiento de un paciente en la UPC.
Se sugiere generar e implementar ritos de despedida, según sea lo acordado en el servicio. Estos no deben ser impositivos y deben ser generados idealmente por los mismos miembros del equipo, de manera que los represente.
Se recomienda propiciar instancias de conversación, como visitas médicas, que involucren a distintos miembros del equipo, de manera de discutir decisiones y resolver preguntas y conflictos relacionados con el cuidado de FDV.
Tras el fallecimiento de un paciente, se sugiere favorecer, de ser posible, que el personal a cargo del paciente tenga un breve relevo de su labor, previo a que retome la actividad clínica.
Se recomienda favorecer espacios de comunicación entre el equipo, ya sea para revisar aspectos técnicos, resolver dudas y conflictos, como para la expresión de sentimientos y emociones.
Se recomienda generar instancias de formación, relacionadas con el cuidado del paciente al final de la vida y aspectos relacionados con la vivencia del duelo, como cursos, charlas, videoconferencias, escenarios de simulación, entre otros.
Se sugiere repartir equitativamente la carga de trabajo clínico, de manera que el cuidado de pacientes en FDV sea realizado con suficiente tiempo y que esta labor no se concentre en miembros específicos del equipo de manera repetitiva.
En caso de contar con el recurso, se sugiere ofrecer al personal la posibilidad de acceder a asistencia espiritual o psicológica, según corresponda.
CONSIDERACIONES DEL PROCESO DE FINAL DE VIDA EN PACIENTES CON COVID-19
Las presentes recomendaciones han sido desarrolladas para el contexto habitual de una UPC; por esa razón, se decidió incorporar este apartado con la finalidad de adecuar algunas de las directrices expuestas a las medidas sanitarias implementadas a nivel nacional en respuesta al brote de COVID-19.
Presencia de familiares: De acuerdo al ordinario Nº 808 emitido por el MINSAL, se solicita disminuir al mínimo la concurrencia de acompañantes y/o familiares, por lo que las visitas a pacientes hospitalizados se han visto reducidas y permitidas sólo a mayores de 18 años sin sintomatología respiratoria. El cambio de fase de la pandemia en Chile, ha significado cuarentena total en algunas comunas del país, así como cuarentena obligatoria en los contactos estrechos, lo que ha llevado a que los Comités de Infecciones Asociadas a la Atención de Salud (IAAS) deban ser más rigurosos en términos de limitaciones al acceso de las visitas o la permanencia de visitas en salas de espera de los centros hospitalarios. Si bien la declaración del Estado de Excepción Constitucional de Catástrofe, permite la restricción de algunas libertades y derechos de los ciudadanos, los equipos de salud deben velar por el cumplimiento (siempre que se pueda) de la Ley 20.584, cuyo artículo 16 establece que “las personas que se encuentren en estado terminal tendrán derecho a vivir con dignidad hasta el momento de la muerte…a la compañía de sus familiares y personas a cuyo cuidado estén y a recibir, cuando lo requieran, asistencia espiritual”, por lo señalado anteriormente se sugiere:
-
En caso que el cuidador principal, familiar o persona con un vínculo significativo no tenga indicación de cuarentena obligatoria, o habiendo sido contacto estrecho tiene test negativo, se debe permitir el ingreso (usando elementos de protección personal) para acompañar el proceso de FDV.
-
En caso que el cuidador principal o familiar más cercano tenga indicación de cuarentena obligatoria, se debe promover la utilización de dispositivos tecnológicos que permitan el acompañamiento y despedida virtual (esto también aplica para la asistencia espiritual/religiosa).
-
En el caso que no exista la posibilidad de acompañamiento presencial o virtual por parte de la familia en la etapa final, se sugiere ofrecer y comprometer la presencia de un integrante del equipo clínico tratante, para confortar a la familia y expresar que su ser querido murió acompañado.
-
De acuerdo al protocolo para el manejo de cadáveres de casos de COVID-19, está permitido el acceso de familiares y/o amigos luego del fallecimiento para realizar una despedida, quienes deberán usar: bata desechable, guantes y mascarilla quirúrgica; está prohibido el contacto físico con el fallecido, superficies o entorno.
En la medida de lo posible este rito debería ser realizado, pues la persona fallecida luego será introducida en una bolsa impermeable, la cual será sellada y posteriormente puesta en el ataúd, sin opción a intervenciones o manipulación alguna.
-
El equipo de salud debe tener una actitud de colaboración para facilitar el proceso de FDV en paciente y familia, proactividad en la entrega de información y comprometer ayuda que efectivamente pueda ser realizada, esto a fin de favorecer el desarrollo posterior de un duelo saludable en la familia.
-
En el caso de los adultos en situación de discapacidad ingresados a UPC, se sugiere evaluar riesgo/beneficio y facilitar siempre la permanencia del cuidador principal o familiar cercano, utilizando los elementos de protección personal apropiados.
-
En el caso de enfrentarse a muerte inminente o al retiro programado de medidas de soporte vital, asegurar el acompañamiento presencial (de acuerdo a lo anteriormente señalado) o virtual por parte de la familia.
-
Se sugiere revisar el documento de Sedación Paliativa elaborado por la Sociedad Chilena de Medicina Intensiva, para su empleo en el caso que sea necesario.
-
A la fecha de la elaboración de este resumen ejecutivo, no existe prohibición para la realización de funerales de personas con diagnóstico de COVID-19, pero de acuerdo a la declaración nacional de fase 4, existen medidas de distanciamiento social, cuarentena obligatoria para los contactos estrechos (según definición protocolo de contactos, versión 2) y cuarentena total en algunas comunas del país que deben ser respetadas. En el caso de familiar directo que viva en una comuna con cuarentena total, es posible obtener permiso temporal individual para asistir al funeral (más información en www.comisariavirtual.cl); sin embargo, esta situación pudiera cambiar de acuerdo al comportamiento epidemiológico y se sugiere la actualización frecuente sobre las resoluciones que permanentemente está emitiendo el MINSAL.
Anexos
Anexo 1: Protocolo de 6 pasos para la entrega de malas noticias (EPICEE/SPIKE).
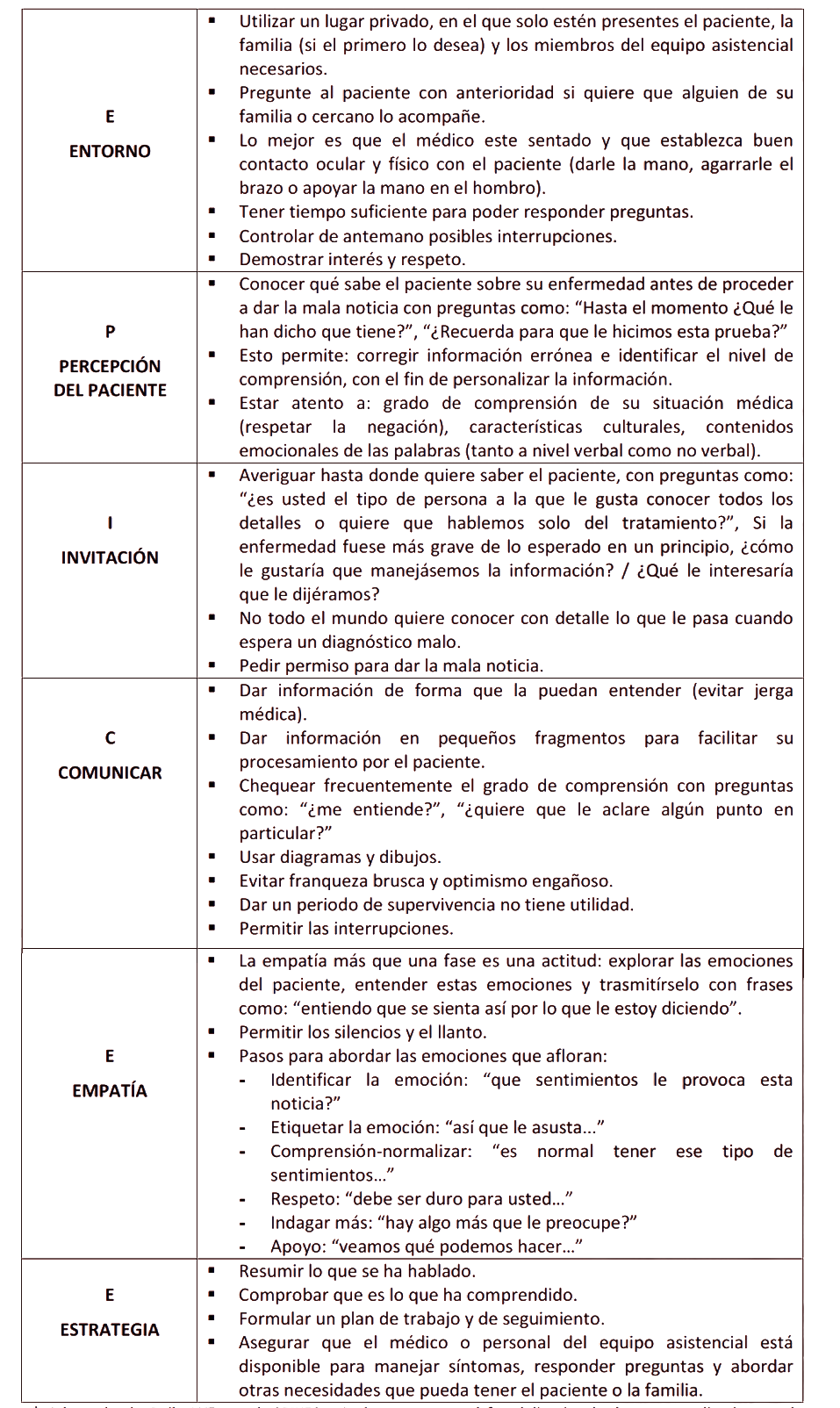
* Adaptado de Baile WF, et al. SPIKES - A six-step protocol for delivering bad news: application to the patient with cancer. Oncologist 2000;5:302-11.
Anexo 2: ESAS (Edmonton Symptom Assessment System).
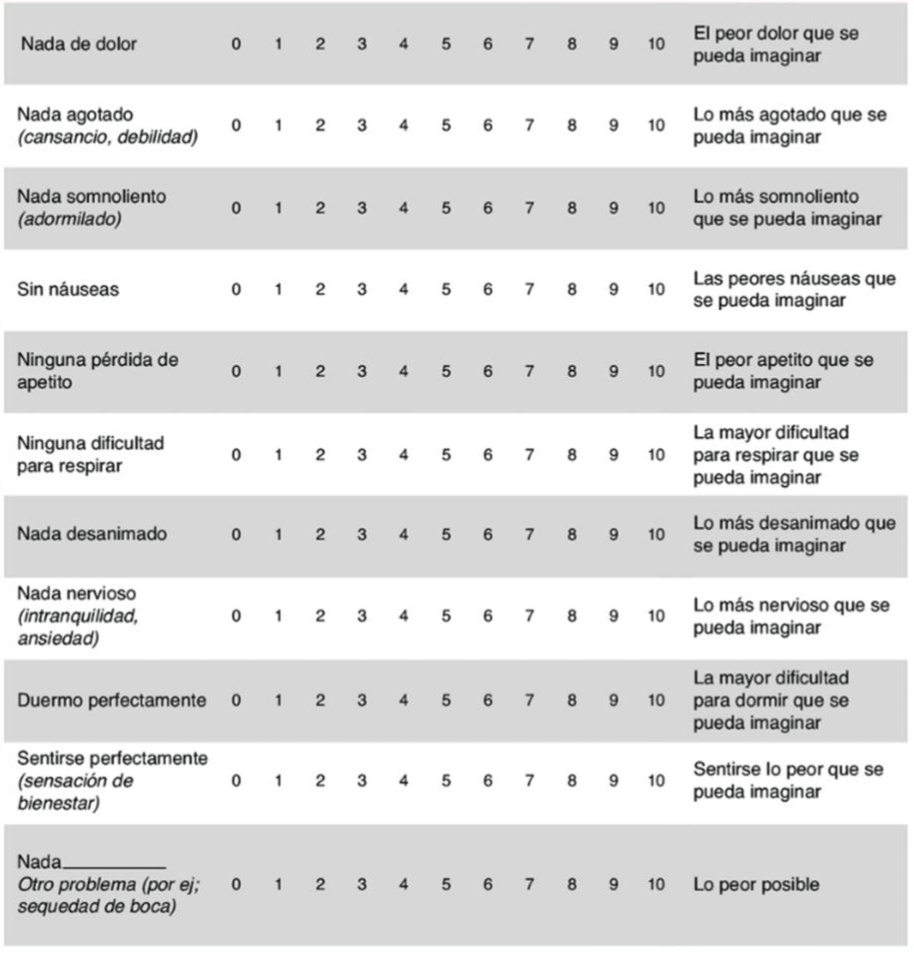
* Adaptada de Carvajal A, et al. Versi�n espa�ola del Edmonton Symptom Assessment Sytem (ESAS): un instrumento de referencia para la valoraci�n sintom�tica del paciente con c�ncer avanzado. Med Palit 2013;20:143-49.
Anexo 3: Escala Visual Num�rica (NRS, Numeric Rating Scale).
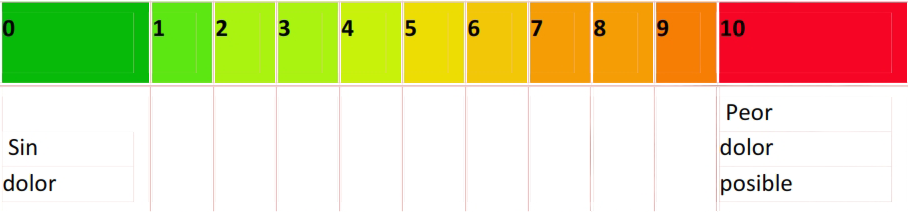
0 = sin dolor; 1-3 = dolor leve; 4-6 = dolor moderado; 7-10 = dolor severo.
* Adaptado de Bijur PE, et al. Acad Emerg Med 2003;10:390-92.
Anexo 4: Escala Conductual del Dolor (BPS, Behavioral Pain Scale).
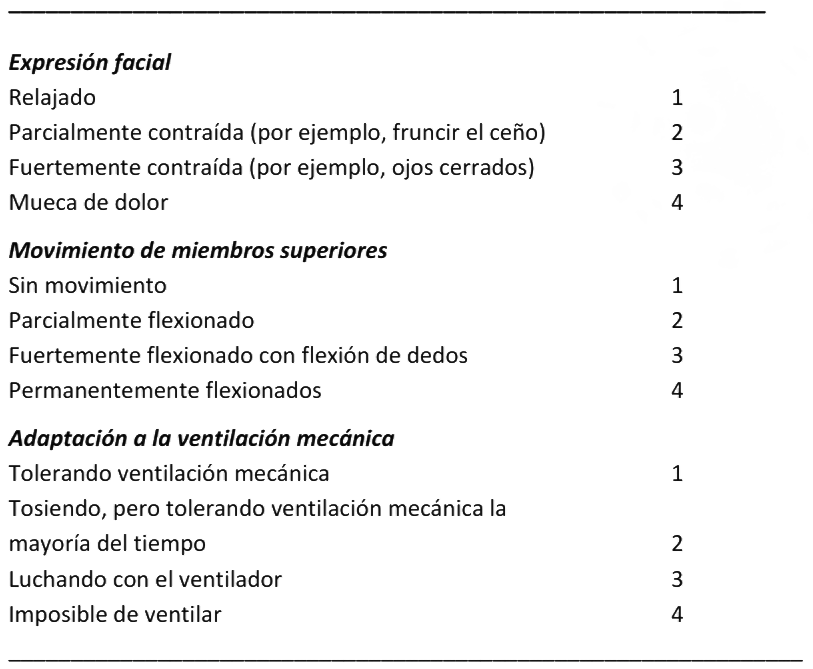
Ausencia de dolor = 3 puntos. M�ximo dolor = 12 puntos.
* Adaptado de A�ssaoui Y, et al. Anesth Analg 2005;101:1470-76.
Anexo 5: Escala Observacional de Distr�s Respiratorio (RDOS, Respiratory Distress Observation Scale), para paciente con compromiso de consciencia.
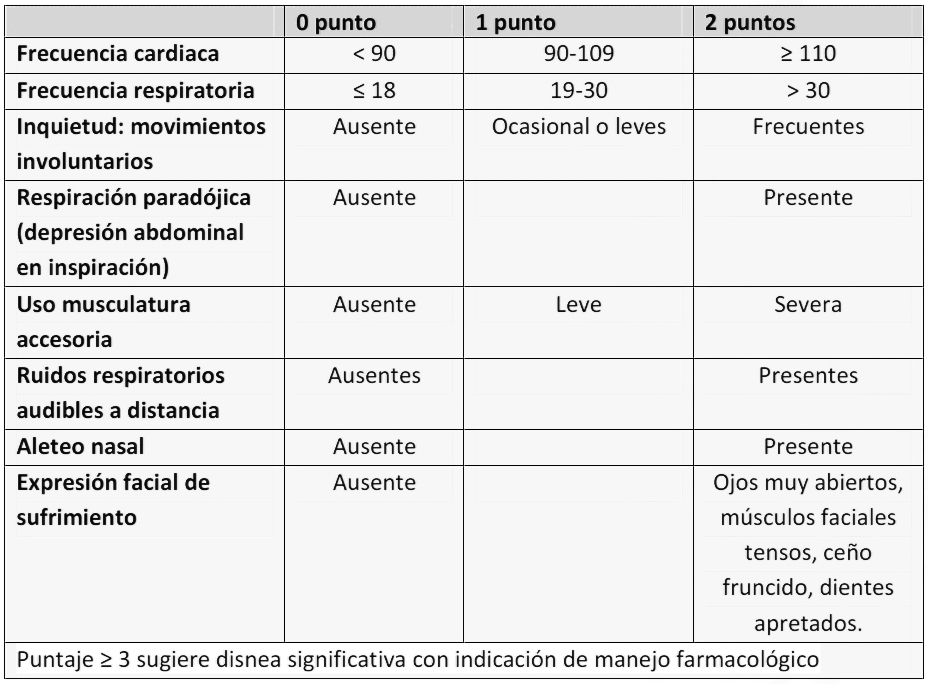
* Adaptado de Cambbell JM. A Respiratory Distress Observation Scale for patients unable to self-report dyspnea. J Palliat Med 2010;13:285-90.
Anexo 6: Escala de Sedaci�n y Agitaci�n (SAS, Sedation-Agitation Scale).
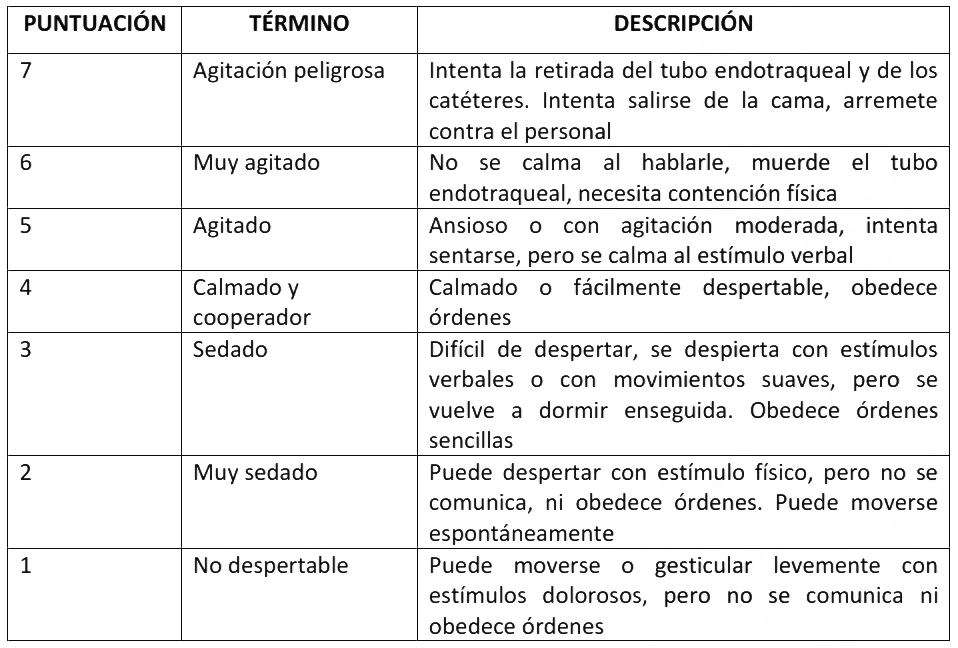
* Adaptado de Riker RR, et al. Critical Care Med 1999;27:1325-29.
Anexo 7: Escala de Sedaci�n y Agitaci�n de Richmond (RASS, Richmond Agitation- Sedation Scale).
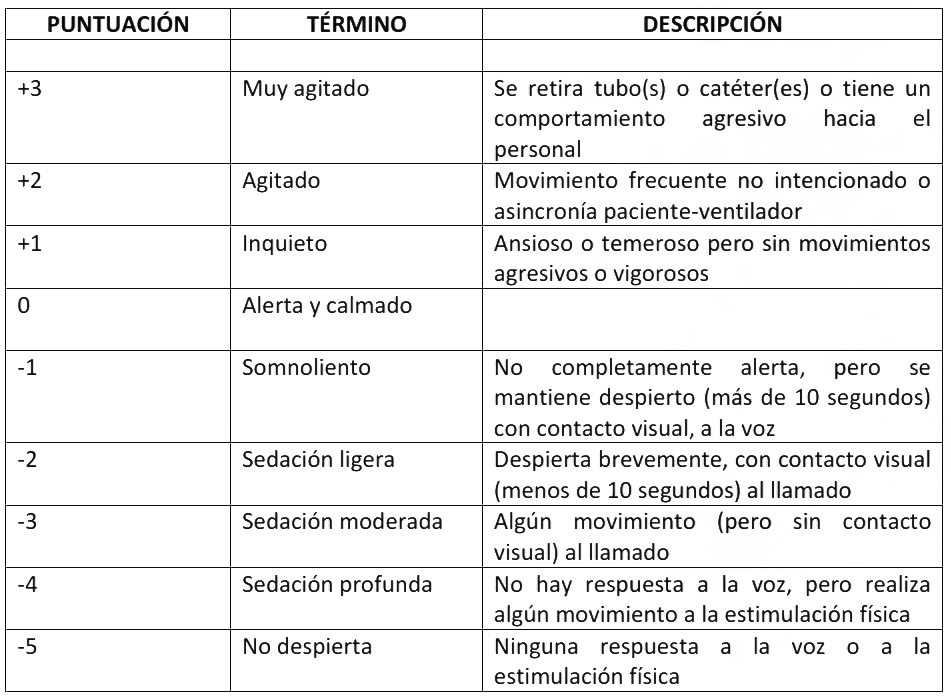
* Adaptado de Rojas-Gambasica JA, et al. Rev Colomb Anestesiol 2016;44:218-23.
Anexo 8: M�todo para la Evaluaci�n de la Confusi�n en la UCI (CAM-ICU, Confusion Assessment Method for the Intensive Care Unit).
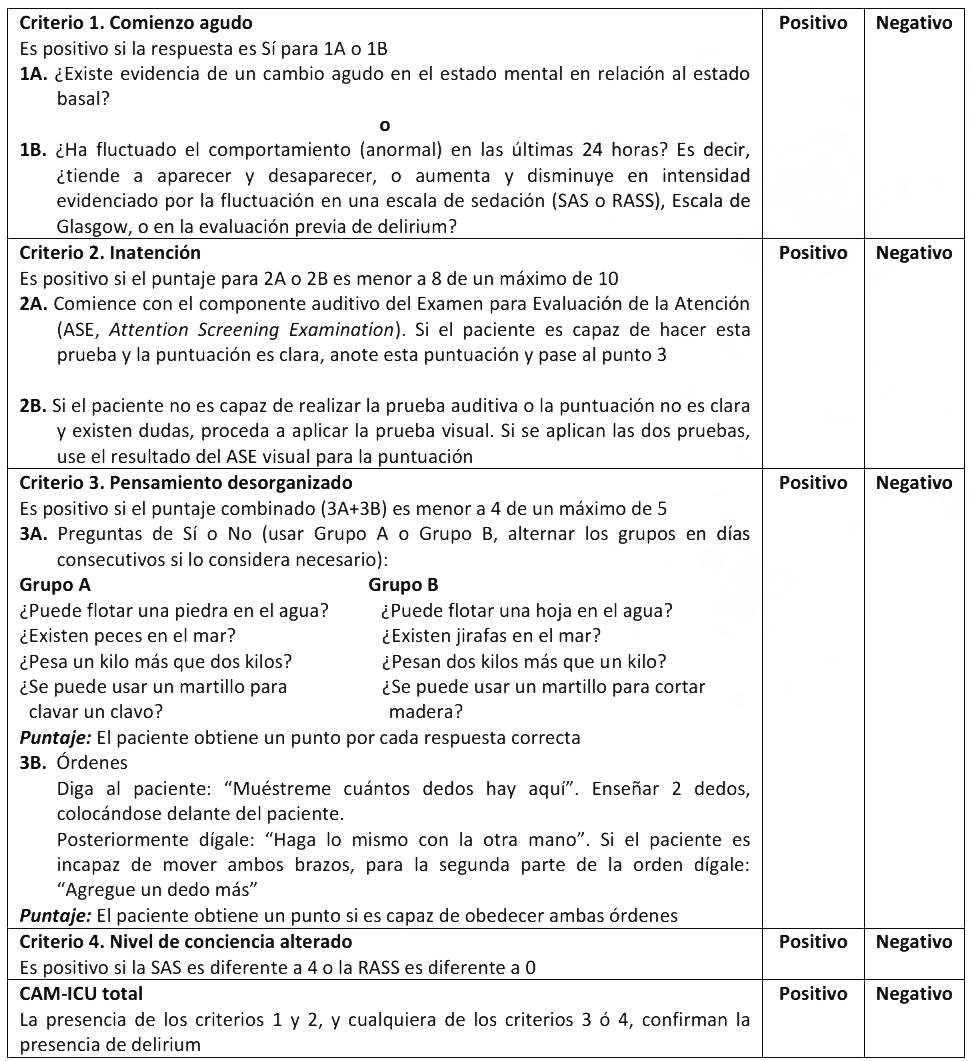
* Adaptado de Tobar E, et al. Med Intensiva 2010;34:4-13.
Referencias
- Azoulay E, Pochard F, Kentish-Barnes N, et al. Risk of post-traumatic stress symptoms in family members of intensive care unit patients. Am J Respir Crit Care Med 2005;171:987-94.
- Curtis JR, Treece PD, Nielsen EL, et al. Randomized Trial of Communication Facilitators to Reduce Family Distress and Intensity of End-of-Life Care. Am J Respir Crit Care Med 2016;193:154-62.
- DeSanto-Madeya S, Safizadeh P. Family Satisfaction With End-of-Life Care in the Intensive Care Unit: A Systematic Review of the Literature. Dimens Crit Care Nurs 2017; 36:278-83.
- Wachholtz AB, Fitch CE, Makowski S, Tjia J. A Comprehensive Approach to the Patient at End of Life: Assessment of Multidimensional Suffering. South Med J 2016;109:200-06.
- Krikorian A, Román JP. Current dilemmas in the assessment of suffering in palliative care. Palliat Support Care 2015;13:1093-101.
- Ho JQ, Nguyen CD, Lopes R, et al. Spiritual Care in the Intensive Care Unit: A Narrative Review. J Intensive Care Med 2018;33:279-287.
- Davidson JE, Powers K, Hedayat KM, et al. Clinical practice guidelines for support of the family in the patient-centered intensive care unit: American College of Critical Care Medicine Task Force 2004 – 2005. Crit Care Med 2007;35:605-22.
- Padilla C, Rojas N, Amthauer A, Molina Y. Necesidades de los familiares de pacientes críticos en un hospital académico de Chile. Enferm Intensiva 2018;29:32-40.
- Aslakson RA, Curtis JR, Nelson JE. The changing role of palliative care in the ICU. Crit Care Med 2014;42:2418-28.
- Puntillo KA, Nelson JE, Weissman D, et al. Palliative care in the ICU: relief of pain, dyspnea, and thirst--a report from the IPAL-ICU Advisory Board. Intensive Care Med 2014;40:235-48.
- Gordon BS, Keogh M, Davidson Z, et al. Addressing spirituality during critical illness: A review of current literature. J Crit Care 2018;45:76-81.
- Ernecoff NC, Curlin FA, Buddadhumaruk P, et al. Health care professionals'responses to religious or spiritual statements by surrogate decision makers during goals-of-care discussions. JAMA Intern Med 2015;175:166269.
- Cook D, Rocker G. Dying with Dignity in the Intensive Care Unit. N Engl J Med 2014;370:2506-14.
- Fahey D. Intensive confort care: Implementing ritual ant the end of life. Nursing Critical Care 2017;12:8-11.
- Pastores SM, Kvetan V, Coopersmith CM, et al. Workforce, Workload, and Burnout Among Intensivists and Advanced Practice Providers: A Narrative Review. Crit Care Med 2019;47:550 -57.
- Davidson JE, Aslakson RA, Long AC, et al. Guidelines for family-centered care in the neonatal, pediatric and adult ICU. Crit Care Med 2017;45:103-28.
- Truog RD, Campbell ML, Curtis JR, et al. American Academy of Critical Care Medicine. Recommendations for end-of-life care in the intensive care unit: a consensus statement by the American College [corrected] of Critical Care Medicine. Crit Care Med 2008;36:953-63.
- Blinderman CD, Billings JA. Comfort Care for Patients Dying in the Hospital. N Engl J Med 2015; 373:2549-61.
- Recomendaciones Plan de Contigencia COVID-19. Ordinario C27/Nº 808 (27 de Marzo, 2020). Subsecretaria de Redes Asistenciales. División de Gestión de la Red Asistencial. Ministerio de Salud de Chile.
- Protocolo para el manejo de cadáveres de casos de COVID-19, versión 1. Subsecretaria de Salud Pública. División de políticas públicas saludables y promoción. Ministerio de Salud de Chile. 2020.
- Protocolo de manejo de contactos de casos COVID-19 Fase 4. Subsecretaría de Salud Pública. División de Planificación Sanitaria. Departamento de Epidemiología. Ministerio de Salud. Chile. 2020
¿CÓMO CITAR?
- APA
- Chicago
- Harvard
