Recomendaciones para el Cuidado y Acompańamiento de Familiares de Pacientes con Diagnóstico COVID-19
- Recomendaciones
- 332 vistas
Contexto
A partir de Diciembre del 2019, una enfermedad infecciosa causada por el SARS -CoV-2 (COVID-19) ha sido responsable de más de 1.350.000 contagios y 74.800 muertes alrededor de todo mundo(1). Esta situación ha generado un desafío inédito para los sistemas sanitarios a nivel global, quienes han buscado diversas estrategias con el fin de dar respuesta de la manera más eficiente a las necesidades de la población en términos de salud.
En este sentido, hemos sido testigos de cómo el elevado número de casos de COVID-19 han mermado la capacidad de respuesta de muchos países, impactando negativamente a pacientes, familias y equipos de salud. Por otro lado, la implementación de medidas de cuarentena voluntaria, cuarentena obligatoria y/o distanciamiento social, han m ostrado tener el potencial de afectar negativamente la salud mental de la población, traduciéndose en un aumento de los niveles de ansiedad, irritabilidad, estrés, miedo, incertidumbre y sensación de soledad, entre otros(2).
En relación a la evolución de las personas afectadas por la enfermedad, la experiencia internacional ha reportado que aproximadamente un 10% de quienes contraen el virus presentan síntomas severos, requiriendo hospitalización, mientras que un 5% debe recibir cuidados en unidades de alta complejidad (3). En este contexto, el ingreso de un ser querido a un establecimiento de salud, y particularmente a una Unidad de Cuidados Intensivos (UCI), puede significar un evento traumático y un estresor adicional para la familia, entendiendo como tal a personas con quienes el paciente tiene un vínculo significativo que puede o no estar asociado a consanguinidad(4), ya que deben lidiar con cambios importantes en su dinámica de funcionamiento habitual, participar en la toma de decisiones complejas durante la hospitalización, y además, apoyar al paciente antes, durante y después de su estadía en la UCI (4,5).
Al respecto, la evidencia ha descrito frecuente y consistentemente una alta prevalencia de síntomas de ansiedad, depresión y trastorno por estrés postraumático en familiares de pacientes críticos, desde su ingreso a la UCI hasta incluso 1 año posterior al alta hospitalaria, lo que hoy se conoce como Síndrome Post UCI en Familia, además de presencia de duelo complicado en familiares de pacientes fallecidos en estas unidades (6,7).
Frente a esta realidad, diversos estudios han hecho énfasis en la importancia del reconocimiento de las necesidades que los familiares del paciente crítico desarrollan durante su estadía en la UCI, las cuales, si son detectadas y satisfechas por el personal de salud, pueden impactar positivamente en su experiencia durante y después de la hospitalización. Estas necesidades familiares descritas por algunos autores, fueron agrupadas en 5 dimensiones y han sido estudiadas también en nuestro país, siendo las más importantes: información, seguridad, proximidad, apoyo y comodidad (8, 9, 10).
Por otra parte, diversos esfuerzos han sido realizados con el objetivo de disminuir el impacto de esta crisis y preparar a los familiares para el desafío que implica la toma de decisiones y las demás necesidades derivadas de su rol de representante legal. Algunas de estas intervenciones consideran la preparación del equipo en relación a la entrega de noticias difíciles mediante simulación, la presencia de un facilitador de comunicación dentro de las unidades de cuidados intensivos, la elaboración y entrega de folletos informativos, la ampliación y flexibilización del horario de visita, la presencia de familiares en rondas del equipo de salud, programas educativos y de apoyo psicológico, diarios de UCI, estrategias comunicacionales (VALUE-SPIKE), reuniones familiares estructuradas y periódicas, entre otros(1, 11-15).
Sin embargo, pese al creciente interés e importancia que ha cobrado la famil ia en las unidades de alta complejidad, la pandemia plantea hoy importantes desafíos para los equipos que trabajan en UCI, ya que deben hacer compatibles las medidas de aislamiento que han limitado el acompañamiento de los pacientes (como ausencia o restri cción de visitas, cuarentenas voluntarias u obligatorias), con la posibilidad de brindar un cuidado humanizado e integral a los pacientes y sus familias.
La presente guía tiene como propósito entregar recomendaciones que permitan al equipo de cuidados críticos apoyar y acompañar de manera práctica a la familia del paciente con diagnóstico de COVID-19, hospitalizado en UCI.
1.- Información y seguridad
Las principales necesidades de la familia del paciente crítico son: información, que implica comunicar con fundamento el cuidado y tratamiento del paciente; y seguridad, entendida como la esperanza en los resultados deseados para el familiar hospitalizado(9). Estos 2 aspectos se abordarán de manera conjunta, ya que ambos se asocian al proceso de comunicación efectiva entre el equipo de salud y familia.
En nuestro país, la entrega de información se encuentra protegida mediante la Ley 20.584 de Derechos y Deberes, que señala en su artículo 10: “Toda persona tiene derecho a ser informada, en forma oportuna y comprensible, por parte del médico u otro profesional tratante, acerca del estado de su salud, del posible diagnóstico de su enfermedad, de las alternativas de tratamiento disponibles para su recuperación y de los riesgos que ello pueda representar, así como del pronóstico esperado...de acuerdo con su edad y condición personal y emocional. Cuando la condición de la persona, a juicio de su médico tratante, no le permita recibir la información directamente o padezca de dificultades de entendimiento o se encuentre con alteración de conciencia, la información a que se refiere el inciso anterior será dada a su representante legal, o en su defecto, a la persona bajo cuyo cuidado se encuentre...”.“...Los prestadores deberán adoptar las medidas necesarias para asegurar la adecuada confidencialidad durante la entrega de esta información, así como la existencia de lugares apropiados para ello…”.
Por tanto, en la legislación actual existe una declaración explícita que hace alusión a la relevancia en la entrega de información, buscando asegurar que esta se realice incluso cuando el paciente se encuentra imposibilitado de recibirla, al otorgar su rep resentación al cuidador, quien debe ser informado sin que constituya un impedimento su ausencia física en la institución, aspecto que en la actualidad pudiese ocurrir debido a las restricciones impuestas por los reglamentos internos de cada centro de salud en el contexto de COVID-19 o bien por la condición de cuarentena obligatoria, impuesta al ser contacto directo del paciente (16,17).
En este escenario, y tomando en cuenta las experiencias reportadas recientemente, se recomienda el desarrollo de protocolos específicos en la unidad, que promuevan la entrega de información a la familia del paciente, y coordinados con las áreas pertinentes de su institución (comité de infecciones, área legal, Dirección, entre otros). Estos protocolos deben contemplar(18):
Identificar quien será el familiar responsable o cuidador principal, registrar en ficha clínica el nombre completo, relación con el paciente, teléfono y correo electrónico de contacto. Asimismo, se sugiere identificar un segundo familiar como alternativa en caso de no lograr comunicación con el primero.
En caso de que en su institución exista prohibición de visitas, la información diaria deberá ser entregada de manera telefónica.
En estos casos, el protocolo debe establecer un interlocutor designado por el equipo para la entrega de información oficial, quien debe realizar las llamadas, y un horario definido, que debe ser conocido por todo el equipo (en lo posible, evitar variabilidad en el interlocutor).
En el caso que no sea posible cumplir con el horario designado para entregar la información vía telefónica, se debe designar a un miembro del equipo de salud para que contacte a los familiares y proporcione un horario estimado.
Aclarar con la familia los tópicos que serán entregados telefónicamente que, de acuerdo a la ley 20.584, debe incluir diagnóstico, evolución y estado, tratamiento y respuesta, pronóstico y toma de decisiones. Propiciar espacio para consultas y corroborar comprensión de la información entregada.
Recordar que, en el caso de que el paciente se encuentre bajo “Ley de Urgencia”, esta información debe ser entregada al familiar, señalando que una vez que cumpla criterios de estabilización se informará y el paciente podrá ser derivado a su centro correspondiente.
Usar lenguaje claro, directo y comprensible. Evitar eufemismos o tecnicismos.
Reforzar con el familiar el compromiso constante del equipo de la UCI con el cuidado y tratamiento de su ser querido. Del mismo modo, reforzar que serán contactados oportunamente en el caso que su familiar presente alguna complicación o empeoramiento significativo en su estado de salud.
Registrar en ficha clínica el horario en el cual se realizó la entrega de la información telefónica, con quien se habló, los tópicos entregados y acuerdos tomados, esto a fin de disminuir la variabilidad en caso de cambio del profesional que realiza el contacto.
Explicitar a los familiares que, si bien es factible que puedan llamar durante el día, la información entregada se limitará a las condiciones generales del paciente (estabilidad, gravedad), debiendo hacer énfasis en que la información detallada se entregará por la vía y horario ya definido.
Se recomienda el entrenamiento del equipo respecto a habilidades comunicacionales. Del mismo modo, se sugiere la utilización de estrategias de comunicación tales como SPIKES(EPICEE) o VALUE, con el fin optimizar la interacción con la familia (Anexo1).
2.- Proximidad y apoyo
Por proximidad se entiende la necesidad de contacto y permanencia cerca del familiar. En el caso de pacientes con diagnóstico de COVID-19, como se ha mencionado anteriormente, existe alta probabilidad de contar con restricción total de visitas y/o que familiares se encuentren en cuarentena obligatoria. Asimismo, esta guía considera la necesidad de apoyo teniendo en cuenta otros recursos o estructuras de soporte para el familiar. En base a lo anterior, se recomienda(18):
En el caso de permitir visitas, desarrollar un protocolo que establezca los criterios bajo los cuales el familiar podrá visitar y acceder a la habitación del paciente, señalando claramente la frecuencia y duración de la visita. Cabe destacar que de acuerdo al MINSAL(17), los pacientes podrán ser visitados por personas mayores de 18 años, que no presenten síntomas respiratorios ni fiebre, que no tengan indicación de cuarentena obligatoria y sin factores de riesgo (mayores de 60 años o con comorbilidades).
En caso de ingreso, también se debe capacitar al familiar en relación al uso y manipulación de elementos de protección personal (EPP). También se recomienda supervisar la postura y retiro de los EPP, la higiene de manos y la distancia con el paciente (evitar contacto directo).
De acuerdo a normativa institucional en relación al manejo de pacientes COVID -19, coordinar con la familia la posibilidad de llevar un dispositivo electrónico que permita comunicarse, así como alguna fotografía y/o elemento significativo que pueda ser dejado en la habitación del paciente (Anexo2).
Corroborar con el área legal de su institución la necesidad de elaborar (en caso de que no exista) un documento de consentimiento informado para el registro de imágenes y videos, hacer uso de video llamada o generar grabación para ser enviado al familiar o paciente. Esto de acuerdo a lo explicitado en el artículo 5, párrafo c) de la Ley 20.584.
Considerar el desarrollo de un folleto informativo estandarizado para familiares, que incluya aspectos importantes acerca de su unidad e institución (como por ejemplo horarios de visita, números de teléfono, entre otros).
Utilizar o crear un mail institucional para el servicio (UCI), que permita a la familia y/o amigos enviar mensajes, que podrán ser leídos por el equipo tratante posteriormente. Estos mensajes deben incluir: Nombre del paciente, nombre de quien escribe, texto (máximo 4 líneas).
Si la institución cuenta con asistente social u oficina de GES/CAEC, se sugiere entregar información y la forma de establecer contacto con ellos.
En caso de existir, ofrecer asistencia psicológica, espiritual y/o religiosa de acuerdo a normativa institucional y de preferencia por medio de tele-asistencia. Se insta a los equipos a indagar en este aspecto con pacientes y familiares, como parte del reconocimiento de sus necesidades de cuidado integral.
Considerar que en todos los adultos en situación de discapacidad, se debe procurar la presencia del cuidador principal (si es posible) o de un familiar significativo durante la hospitalización. En pacientes COVID-19, esta situación debe ser evaluada por su institución, tomando todas las medidas precautorias definidas.
3.- Comodidad
Esta necesidad está vinculada principalmente al confort físico del familiar o cuidador principal durante la hospitalización de su ser querido en la UCI, respecto de la sala de espera y entorno. No obstante, las necesidades asociadas a esta dimensión han sido descritas como las menos importantes para la familia del paciente crítico(9). En este sentido, la atención del familiar está centrada en el bienestar y recuperación de su ser querido, pasando a segundo plano los aspectos relacionados con la infraestructura y el propio bienestar físico. Además, es importante considerar que, debido a las estrictas medidas de aislamiento, distanciamiento social y/o cuarentena obligatoria, es altamente probable que las instituciones de salud limiten significativamente la circulación de las áreas antes mencionadas. A la luz de la baja importancia para la familia y la escasa factibilidad de satisfacer las necesidades de comodidad, este documento no presenta recomendaciones en esta dimensión de las necesidades familiares.
4.- Fin de vida
El proceso de fin de vida incluye la trayectoria de la enfermedad y el tiempo. En términos prácticos, nos referimos a que la enfermedad se encuentra en un punto sin opción terapéutica y de irreversibilidad, con una esperanza de vida vida menor a 6 meses. En el caso que el paciente se encuentre con un patrón característico de síntomas y signos que ocurren días u horas previos a la muerte, hablaremos de “muerte inminente” o “falleciendo activamente”(19). La evidencia es categórica respecto al impacto del proceso de fin de vida en la familia de los pacientes que fallecen en UCI, como también al desafío que implica para los equipos de salud la transición desde el proceso curativo a una atención centrada en el confort de estos pacientes (18,20).
Este desafío radica en que la transición no solo responde a necesidades físicas (como el manejo del dolor, la disnea, entre otros), que suelen ser el foco de atención en unidades altamente tecnologizadas, sino que también incluye el reconocimiento de las preferencias de los pacientes y sus necesidades en ámbitos como el espiritual, familiar, psicológico y emocional, además de considerar a la familia como un agente que toma particular protagonismo en esta etapa(21).
Al respecto, nuestra legislación señala en la Ley 20.584, artículo 16: “...Las personas que se encuentren en este estado tendrán derecho a vivir con dignidad hasta el momento de la muerte. En consecuencia, tienen derecho a los cuidados paliativos que les permitan hacer más soportables los efectos de la enfermedad, a la compañía de sus familiares y personas a cuyo cuidado están y a recibir, cuando lo requieran, asistencia espiritual...”(16).
Si bien la declaración del Estado de Excepción Constitucional de Catástrofe, permite la restricción de algunas libertades y derechos de los ciudadanos, los equipos de salud deben velar por el cumplimiento de la Ley 20.584, en el caso de los pacientes que fallecen durante su hospitalización en el contexto de la pandemia COVID-19, contexto en que la limitación o prohibición del ingreso a la UCI por parte de la familia, genera mayor dificultad en el establecimiento de un vínculo con el equipo y en la despedida con su ser querido. En base a lo anterior y respecto al acompañamiento, se recomienda:
-
Establecer un protocolo en conjunto con las áreas pertinentes de su institución (comité de infecciones, área legal, área de acompañamiento espiritual, equipo de cuidados paliativos u otros), que permita desarrollar estrategias claras y excepcionales que favorezcan el cuidado y acompañamiento de pacientes y familiares al final de la vida.
Gestionar con las áreas pertinentes de la institución el ingreso de 1 a 2 familiares del paciente, una vez que se ha definido que se encuentra en proceso de fin de vida (22,23). En este punto considerar nuevamente las normativas ministeriales vigentes, que indican que los pacientes podrán ser visitados por personas mayores de 18 años, que no presenten síntomas respiratorios ni fiebre, que no tengan indicación de cuarentena obligatoria y sin factores de riesgo (mayores de 60 años o con comorbilidades).
En caso de que no sea factible el acompañamiento presencial, debido a que familiar se encuentra bajo cuarentena obligatoria, facilitar y promover el contacto vía dispositivos tecnológicos.
Brindar las facilidades para que el paciente y su familia puedan recibir el acompañamiento correspondiente a su credo. En caso de que esto no sea posible de manera presencial por restricción de visitas institucional, promover el uso de recursos digitales.
En caso de que ningún familiar pueda acompañar al paciente en el momento de su fallecimiento, asegurar a la familia que su ser querido no fallecerá solo y acordar con el equipo quiénes estarían dispuestos a ser acompañantes del paciente en se momento.Asegurar a familiares que, independiente de que su ser querido se encuentre en proceso de fin de vida no será abandonado respecto a los cuidados proporcionados por el equipo.
Considerar la implementación de una tarjeta de condolencias, para hacer llegar o entregar a la familia posteriormente.
Por otra parte, en el caso de tener que orientar la toma de decisiones compartidas respecto al fin de vida, se sugiere:
Indagar por la existencia de algún documento (testamento vital, voluntades anticipadas, directrices) que refleje las preferencias del paciente, ya que si bien n o tiene validez legal en nuestro país, sí podría orientar las acciones del equipo de salud frente a una evolución clínica desfavorable(24).
De no existir algún documento que contenga directrices, explorar con la familia en relación a sus preferencias incluyendo la esfera biopsicosocial y espiritual, para lograr una integración de estas.
La decisión de adecuar el soporte vital, debe ser discutida de forma interdisciplinaria y en conjunto con familiares, aunque estos no se encuentren de forma presencial, teniendo en consideración siempre las preferencias del paciente como guía(25).
Considerar la presencia del equipo de cuidados paliativos (de ser posible) en la toma de decisiones de adecuación del soporte vital y frente a situaciones particulares definidas como gatillantes de la interconsulta (como conflictos con la familia, síntomas refractarios a tratamiento, entre otros)(26,27).
La presencia de disnea genera ansiedad en la familia y peores desenlaces desde el punto de vista psicológico, por tanto promover la utilización de sedación paliativa en pacientes hipoxémicos con síntomas refractarios que causan sufrimiento, puede favorecer tanto al paciente como a su familia(24).
Finalmente, respecto a los cuidados al de final de la vida en UCI, se sugiere complementar este punto con el documento de la Sociedad Chilena de Medicina Intensiva: Recomendaciones de la Sociedad Chilena de Medicina Intensiva para los cuidados de fin de vida: Resumen Ejecutivo(28).
5.- Cuidado de equipos de salud
Otro aspecto relevante que ha planteado esta crisis sanitaria, ha sido la sobrecarga e impacto emocional en los equipos de salud, ocasionado no solo por la mayor exposición a contagio, sino también por el elevado número de fallecimientos y una gran carga a sociada a la toma de decisiones respecto a la asignación de los limitados recursos para un gran número de pacientes, como ventiladores mecánicos, cupos en unidades de cuidados intensivos, entre otros.
La literatura ha sido consistente en señalar que cuando los profesionales de la salud se enfrentan de forma permanente a situaciones de crisis, los efectos en el corto y largo plazo impactan de manera significativa la atención que otorgan. En particular las investigaciones en enfermería han mostrado altos niveles de estrés post traumático en enfermeras de cuidados intensivos (29).
Las situaciones de crisis o trauma pueden ser causas de angustia moral, que lleva al profesional a desarrollar estados de insensibilidad o indiferencia hacia las necesidades de los pacientes y en particular de las familias. A ello se asocia en algunas ocasiones la sensación de impotencia, desesperanza e incluso desesperación frente a la incapacidad de proporcionar la mejor atención dentro de las realidades del sistema de atención de salud.
Por tanto, el bienestar y la estabilidad emocional de los trabajadores de la salud, y en particular del equipo de enfermería, son componentes claves y un punto de partid a para mantener los servicios esenciales de salud durante la pandemia provocada por el virus COVID-19. La fuerte orientación al servicio, la falta de tiempo y las dificultades para reconocer sus propias necesidades condicionan el surgimiento de exigencias autoimpuestas que pueden desencadenar estados de estrés que limiten la posibilidad de otorgar una adecuada atención de salud hacia los pacientes y empatía con los miembros de la familia(30).
En este contexto, las instituciones de salud deben implementar estrategias de autocuidado para los trabajadores que consideren intervenciones que anticipen las tensiones asociadas con esta crisis y establecer algunas recomendaciones centradas en la promoción del bienestar de los equipos de salud frente a la pandemia.
Cabe destacar que dada la relevancia de este aspecto, el cuidado de los equipos frente al COVID-19 será abordado en extenso en un documento elaborado por la Sociedad Chilena de Medicina Intensiva, sin embargo la presente guía de recomendaciones considera su incorporación de modo introductorio.
Algunos aspectos recomendados para la promoción del bienestar en los equipos de salud son(31-33):
-
En caso de contar con el recurso, promover el apoyo al equipo por parte de un profesional de psicología (externo, que no forme parte de la unidad).
-
Promover:
-
Que es normal verse afectado emocionalmente por crisis de gran magnitud y que está bien pedir ayuda en caso de sentirse muy afectado.
-
La mantención de la normalidad en las rutinas, en la medida que le sea posible.
-
Instancias de conversación con familia/amigos sobre sus sentimientos.
-
La organización de un sistema de apoyo entre colegas.
-
La asistencia a capacitaciones que las instituciones hayan dispuesto.
-
El trabajo en equipo con otros profesionales.
-
El tener objetivos diarios a lograr.
-
El estar dispuesto a ser supervisado y supervisar el trabajo de sus colegas.
-
-
Cuidar la salud física, para ello:
-
Mantener una alimentación saludable.
-
Realizar ejercicio físico.
-
Establecer horarios de descanso durante el turno en conjunto con el equipo.
-
Generar momentos de descanso para el cuidado corporal básico.
-
-
Cuidar la salud mental, para ello(34):
-
Realizar ejercicios de meditación y relajación, tales como estas micro- prácticas de autocomprobación de bienestar:
-
“Respiración Diafragmática”: enfocarse en la respiración. Inhalar contando 5 segundos, pausa y exhalar nuevamente contando 5 segundos para una frecuencia respiratoria de 6 respiraciones por minuto. Facilita reducción del estrés medida por biomarcadores fisiológicos y niveles de estrés autoinformados.
-
“Autoconectarse”: ¿estoy bien hidratado?, ¿tengo hambre?, ¿quedé impactada(o) emocionalmente del último paciente que atendí?, etc.
-
“Nombrar las emociones”: tomarse un momento para nombrar las emociones, especialmente las emociones desafiantes (ej: cuando noto que me siento "molesto(a)", ¿es enojo?, ¿preocupación?,
-
¿agotamiento?, ¿sentimientos de culpa?, etc. Aumenta el estado de conciencia de sí mismo, proporciona calma y tranquilidad.
-
“Tres cosas buenas”: escriba tres cosas por las que uno está agradecido varias veces por semana. Potencia la percepción del bienestar subjetivo contrarrestando sensación de burnout
-
“Gratitud grupal”: extender prácticas de gratitud en grupos, como comenzar reuniones dando elogios por los esfuerzos recientes. Ayudar a estimular emociones y relaciones positivas entre los miembros del equipo, equilibrando además posible hipervigilancia frente a posibles riesgos
-
-
En caso de sentir angustia o ansiedad, evaluar si se sustenta de amenazas reales. Evitar generalizar temores y preocupaciones.
-
Participar de iniciativas para el manejo del estrés que las instituciones hayan dispuesto.
-
Concentrar sus esfuerzos en lo que está a su alcance.
-
Aceptar que existirán situaciones que no pueden cambiar.
-
Fomentar un espíritu de fortaleza, paciencia, tolerancia y esperanza.
-
Si las noticias, las redes sociales u otros medios de información son abrumadores, reducir el acceder a ellos y programarlo.
-
Pedir ayuda profesional si lo requiere.
-
-
Estar atenta(o) a la aparición de signos y síntomas de estrés en sí mismo y en sus colegas, tales como:
-
Alteraciones psicológicas y emocionales: irritabilidad, tristeza, depresión, cambios de humor, culpa, miedo y angustia.
-
Cambios físicos: disminución del apetito y cansancio, cefalea, insomnio, tensión o dolores musculares.
-
Cambios cognitivos: alteraciones de la memoria, dificultad para tomar decisiones y falta de concentración.
-
Cambios en el comportamiento: dificultades para descansar, aislamiento social, aumento en el consumo de sustancias, aumento de la impulsividad.
-
Tal como se ha comentado, el cuidado de los equipos de salud es, no solo en contexto de la pandemia COVID-19, un punto de partida y piedra angular en el cuidado de pacientes y sus familias, por lo que la implementación de algunas de estas recomendaciones resultarán fundamentales para resguardar el bienestar del personal de salud.
Anexo 1: Escalas SPIKES (EPICEE) y VALUE
a) Protocolo de 6 pasos para la entrega de malas noticias SPIKES/EPICEE(35).
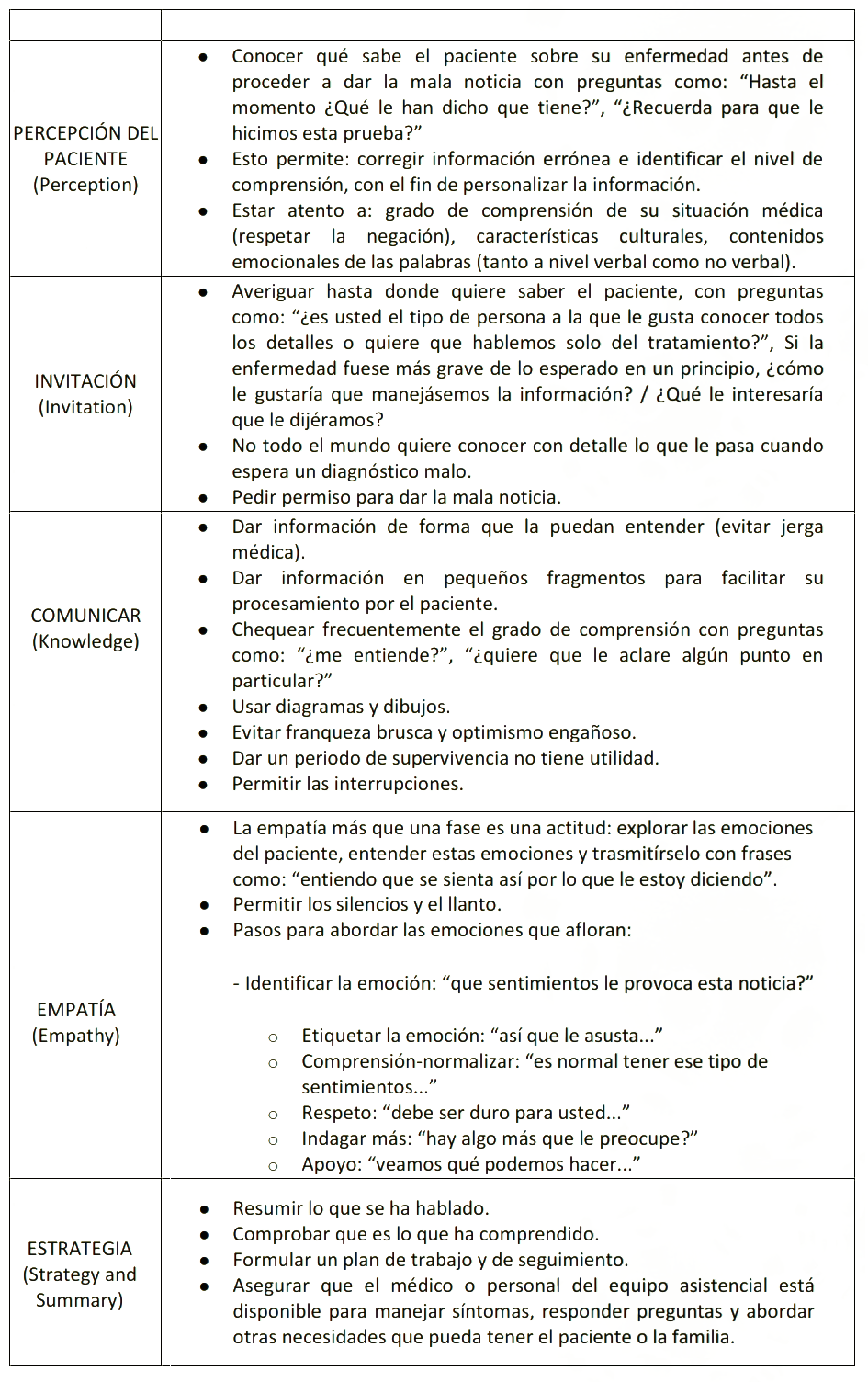
* Adaptado de Baile WF, et al. SPIKES - A six-step protocol for delivering bad news: application to the patient with cancer. Oncologist 2000;5:302-11.
b) Protocolo de 5 pasos para la entrega de malas noticias VALUE(36).

* Adaptado de Curtis JR, et al. Practical Guidance for Evidence-Based ICU Family Conferences. Chest. 2008;134(4):835-843.
Anexo 2. Consideraciones en el uso de dispositivos electrónicos para realizar video llamadas entre paciente y familia.
De acuerdo a las recientes experiencias sobre el uso de dispositivos electrónicos (celular- tablet), para favorecer el contacto entre pacientes y familia en medio de las restrictivas medidas de aislamiento y cuarentena, adoptada por los distintos países en el mundo, el Proyecto Humanizando los Cuidados Intensivos sugiere considerar lo siguiente(37):
-
Las videollamadas son encuentros entre pacientes y familias, por lo mismo no son casuales y deben ser programadas de acuerdo a carga asistencial del equipo tratante. De acuerdo a las Recomendaciones de la Sociedad Chilena de Medicina Intensiva para los cuidados de fin de vida (Resumen Ejecutivo) si el paciente se encuentra en esta etapa se debe asegurar (si es posible) el acompañamiento virtu
-
Considerando el uso de EPP en el equipo de salud, lo que impide el contacto de piel y cubre casi en su totalidad el rostro; la voz (ritmo, tono) así como el lenguaje no verbal (mirada, postura) y la escucha activa son la principal forma de comunicación entre paciente y equipo.
-
El miembro del equipo que esté designado para acompañar durante la video llamada, se convierte en un nexo entre familia y paciente, asumiendo un rol secundario durante el encuentro.
-
Las videollamadas no son el momento para entregar información clínica, esto debe ser realizado en horario protegido para ese fin.
Referencias
- Johns Hopkins University. Coronavirus Resource Center https://coronavirus.jhu.edu/map.html
- Brooks S, Webster R, Smith L, et al. The psychological impact of quarantine and how to reduce it: rapid review of the evidence. Lancet. 2020; 395:912-20.
- Centers for Disease Control (CDC). Interim Clinical Guidance for Management of Patients with Confirmed Coronavirus Coronavirus Disease (COVID-19). Clinical Course. 2020. https://www.cdc.gov/coronavirus/2019-ncov/hcp/clinical-guidance-management-patients.html
- Davidson J, Aslakson R, Puntillo K, et al. Guidelines for Family-Centered Care in the Neonatal, Pediatric, and Adult ICU. Crit Care Med. 2017;45(1):103-128.
- Azoulay E, Pochard F, Kentish-Barnes N, et al. Risk foR Post-traumatic StressSymptoms in Family Members of Intensive Care Unit Patients. Am J Respir Crit Care Med. 2005; 171:987-994.
- Van Beusekom I, Bakhshi-Raiez F, De Keizer N, et al. Reported burden on informal caregivers of ICU survivors: a literature review. Crit Care. 2016;20:16.
- Kentish-Barnes N, Chaize M, Seegers V, et al. Complicated grief after death of a relative in the intensive care unit. Eur Respir J. 2015;45(5):1341-52.
- Leske J. Internal psychometric properties of the Critical Care Family Needs Inventory. Heart Lung. 1991;20(3):236-44.
- Padilla C. Necesidades más importantes de los familiares del paciente crítico a la luz del instrumento Critical Care Family Needs Inventory. Invest Educ Enferm. 2014;32(2):306-316.
- Padilla C, Rojas N, Amthauer M, et al. Necesidades de los familiares de pacientes críticos en un hospital académico de Chile. Enferm Intensiva. 2018;29(1):32-40.
- Lautrette A, Darmon M, Megarbane B, et al. A Communication Strategy and Brochure for Relatives of Patients Dying in the ICU. N Engl J Med. 2007;356:469 - 478.
- Curtis J, Back A, Ford D, et al. Effect of communication skills training for residents and nurse practitioners on quality of communication with patients with serious illness: a randomized trial. JAMA. 2013;310921):2271-81.
- Miller D, McSparron J, Clardy P, et al. Improving Resident Communication in the Intensive Care Unit. The Proceduralization of Physician Communication with Patients and their Surrogates. Ann Am Thorac Soc. 2016;13(9):1624-8.
- Curtis J, Treece P, Nielsen E, et al. Randomized Trial of Communication Facilitators to Reduce Family Distress and Intensity of End-of-Life Care. Am J Respir Crit Care Med. 2016;193(2):154-62.
- Nielsen A, Angel S, Egerod I, et al. The effect of family-authored diaries on posttraumatic stress disorder in the intensive care unit patients and their relatives: A randomized controlled trial (DRIP-study). Australian Crit Care. 2019;33(2020):123-129.
- Ministerio de Salud de Chile (MINSAL). Ley Núm 20.584: Regula los derechos y deberes que tienen las personas en relación con acciones vinculadas a su atención en salud. https://www.leychile.cl/Navegar?idNorma=1039348&idVersion=2012-10-01
- Ministerio de Salud de Chile (MINSAL). ORD C27 N808: Recomendaciones Plan de Contingencia COVID-19.
- Azoulay E. Challenges with family involvement during an outbreak. Online webinar, European Society of Intensive Care Medicine (ESICM). March 2020.
- Hui D, Nooruddin Z, Didwaniya N et al. Concepts and Definitions for “Actively dying”, “end of live”, “terminally ill”, “terminal care”ans transition of care”: A systematic review. J Pain Symptom Manage. 2014;(47)1:77-89
- Cook D, Rocker G. Dying with Dignity in the Intensive Care Unit. N Engl J Med. 2014;370:2506-2514.
- Truog R, Campbell M, Curtis R. Recommendations for end-of-life care in the intensive care unit: A consensus statement by the American College of Critical Care Medicine. Crit Care Med. 2008;36(3):953-963.
- Arie S. Covid-19: Can France’s ethical support units help doctors make challenging decisions? BMJ.2020.369:1291.
- COVID-19 and Palliative, End of life and Bereavement care in secondary care Version 3. 6 de Abril 2020.NHS and the Asociation for Palliative Medicine.
- Sociedad Chilena de Medicina Intensiva (SOCHIMI). Recomendaciones generales respecto de las decisiones éticas difíciles y la adecuación de la intensidad asistencial e ingreso a unidades de paciente crítico en situaciones de crisis.
- Blinderman C, Billings A. Comfort Care for Patients Dying in the Hospital. N Eng J Med. 2015;373(26):2549-2561.
- Mercadante S, Gregoretti C, Cortegiani A. Palliative care in the intensive care units: why, where, what, who, when, how. BMC Anesthesiol. 2018;18(1):106.
- Aslakson R, Curtis R, Nelson J. The Changing Role of Palliative Care in the ICU. Crit Care Med. 2014;42(11):2418-2428.
- Amthauer M, Rojas V, Torres F, et al. Recomendaciones de la Sociedad Chilena de Medicina Intensiva para los cuidados de fin de vida: resumen ejecutivo.
- Missouridou E. Secondary Posttraumatic Stress and Nurses’ Emotional Responses to Patient’s Trauma. J Trauma Nurs. 2017;24(2):110-115.
- Lai J, Ma S, Wang Y, et al. Factors Associated With Mental Health Outcomes Among Health Care Workers Exposed to Coronavirus Disease 2019. JAMA Network Open. 2020;3(3).
- Backler C, Dickman E. Emotional Coping Strategies for COVID-19. ONS Voice. 2020. https://voice.ons.org/news-and-views/emotional-coping-strategies-for- covid-19
- U.S. Department of Veteran Affairs. Manejando el estrés de los trabajadores de atención médica asociados al brote del virus COVID-19. PTSD: National Center for PTSD. https://www.ptsd.va.gov/spanish/COVID_healthcare_workers_sp.asp
- Organización Mundial de la Salud (OMS). Mental Health and Psychosocial Considerations During COVID-19 Ourbreak. 2020.
- Fessell D, Cherniss C. COVID-19 & Beyond: Micro-practices for Burnout Prevention and Emotional Wellness. Journal of the American College of Radiology. 2020.
- Baile WF, et al. SPIKES - A six-step protocol for delivering bad news: application to the patient with cancer. Oncologist 2000;5:302-11.
- Adaptado de Curtis JR, et al. Practical Guidance for Evidence-Based ICU Family Conferences. Chest. 2008;134(4):835-843.
- Gálvez M, Segovia C, Velasco J. Recomendaciones de Proyecto HU-CI para favorecer el contacto entre pacientes aislados y sus familias. Proyecto Humanizando los Cuidados Intensivos. Disponible en https://www.youtube.com/channel/UCWxdjsWSpBJWzrByEis41Qg
ÂżCĂ“MO CITAR?
- APA
- Chicago
- Harvard
