Oxigenación muscular respiratoria evaluada a través de Near Infrared Spectroscopy Device durante la prueba de ventilación espontánea
- Trabajo Original
- 202 vistas
Abstract
Introducción: Durante la prueba de ventilación espontánea puede existir un aumento del trabajo respiratorio y del consumo de oxígeno de la musculatura respiratoria, siendo este último posible de evaluar con Near Infrared Spectroscopy Device. El objetivo de este estudio es determinar la oxigenación de los músculos intercostales durante la prueba de ventilación espontánea con Near Infrared Spectroscopy Device y evaluar su asociación con variables ventilatorias.
Material y Métodos: Se incluyeron siete pacientes de una unidad de paciente crítico médico-quirúrgico. La saturación muscular de oxígeno de los músculos intercostales fue evaluada con el Muscular Oxygen Monitor MOXY® antes y durante la prueba de ventilación espontánea.
Resultados: No existió diferencias en la mediana de saturación de oxígeno de los músculos intercostales durante la prueba de ventilación espontánea (p= 0.9910). Existió una correlación inversa entre saturación de oxígeno de los músculos intercostales e índice de respiración rápida y superficial (p< 0.0001), ∆ saturación de oxígeno de los músculos intercostales e índice de respiración rápida y superficial (p= 0.0015), ∆ saturación de oxígeno de los músculos intercostales y ∆ frecuencia respiratoria (p= 0.0055), y una correlación entre ∆ saturación de oxígeno de los músculos intercostales y ∆ volumen corriente (p= 0.0019).
Discusión y Conclusiones: Durante la prueba de ventilación espontánea, la disminución de la saturación de oxígeno de los músculos intercostales secundario a un aumento del trabajo respiratorio y de la demanda metabólica, puede ser estimado mediante Near Infrared Spectroscopy Device.
Introducción
La prueba de ventilación espontánea (PVE) es la evaluación directa de la capacidad de un paciente con soporte ventilatorio de ventilar en forma autónoma 1. Esta se puede realizar bajo dos modalidades, presión positiva continua en la vía aérea más presión de soporte (CPAP+PS) 2 o tubo T 3. Independiente de la modalidad utilizada, para evaluar el éxito o fracaso de esta prueba existen criterios subjetivos y objetivos, dentro de los cuales se incluyen variables ventilatorias, hemodinámicas y signos clínicos de aumento del trabajo respiratorio (Work of breathing, WOB), siendo este último además un elemento esencial en la indicación de soporte ventilatorio 4. Un criterio ampliamente utilizado para la evaluación del WOB es el índice de respiración rápida y superficial (IRRS), que representa el cuociente entre la frecuencia respiratoria (FR) y el volumen corriente (Vt). Pacientes con un IRRS (FR/Vt) sobre 100 rpm/L durante una PVE, no son buenos candidatos para ser extubados 5.
Por otra parte, el aumento del WOB durante la PVE incrementa la demanda de oxígeno muscular respiratorio 6, el que debe ir de la mano con un aumento proporcional en el aporte de oxígeno. De otra manera, un desbalance entre demanda y consumo puede ser la causa de un fracaso de este proceso 7; balance que puede estimarse de forma invasiva a través de indicadores indirectos de oxigenación tisular 7-12. Sin embargo, en la actualidad se han desarrollado dispositivos portátiles no invasivos que evalúan la oxigenación tisular mediante la espectroscopía de longitudes de onda con frecuencias cercanas a la luz infrarroja (Near Infrared Spectroscopy, NIRS), método que ha sido ampliamente utilizado en las ciencias del deporte, entornos deportivos aplicados e intervenciones de entrenamiento específicas 13. En este contexto, Contreras y cols. 14 reportaron una asociación inversa entre la saturación de oxígeno de los músculos intercostales (SmO2-m.intercostales) con el consumo de oxígeno (VO2), ventilación minuto (VE) y Vt, sin cambios en los valores de hemoglobina total en los capilares musculares (THb), concluyendo además que el aumento del WOB durante el ejercicio puede ser monitorizado utilizando un dispositivo NIRS portátil.
Durante la PVE la tecnología NIRS ha sido utilizada en la eminencia tenar, pero no en la musculatura respiratoria. En estos estudios se evidenció una disminución de la SmO2 en aquellos pacientes que presentaron criterios de falla de la PVE, sugiriendo a la disminución de la saturación de oxígeno a nivel tenar como un predictor de fracaso de la prueba de ventilación espontánea 15,16.
Sin embargo, independiente de la causa de falla de una PVE, lo que existe es un aumento del consumo de oxígeno de la musculatura respiratoria secundario al aumento del WOB, el que puede ser valorado con la tecnología NIRS. Por esto, resulta de particular interés evaluar la SmO2 a nivel muscular respiratorio como variable objetiva del consumo de oxígeno de la musculatura respiratoria, reflejo del trabajo respiratorio durante la prueba de ventilación espontánea.
El objetivo de este estudio es determinar la oxigenación de los músculos intercostales y THb durante la PVE, y evaluar la asociación de la SmO2-m.intercostales con variables ventilatorias (IRRS, FR y Vt).
Material y Métodos
Este estudio es de tipo exploratorio con análisis inferencial.
Pacientes
Se incluyeron siete pacientes de la unidad de paciente crítico (UPC) médico-quirúrgico del Hospital Clínico de la Red de Salud UC-CHRISTUS, que cumplieron los criterios de inclusión: i) edad entre 18 y 80 ańos, ii) indicación médica de prueba de ventilación espontánea, iii) soporte ventilatorio mecánico invasivo a través de tubo oro o nasotraqueal; y exclusión: i) quemados, ii) politraumatizados con pérdida de integridad de la parrilla costal, iii) índice de masa corporal (IMC) mayor o igual a 30 kg/m2. Este estudio fue aprobado por el Comité Ético Científico de la Facultad de Medicina de la Pontificia Universidad Católica de Chile, nş de proyecto 180314004, de acuerdo al estándar ético sugerido por Harris et al. 17 y a la Declaración de Helsinki. Un familiar directo del paciente firmó el consentimiento informado, y el paciente un reconsentimiento una vez retirado el soporte ventilatorio invasivo.
Prueba de ventilación espontánea
El kinesiólogo de la unidad fue el responsable del screening diario para determinar qué pacientes cumplían los criterios de inclusión-exclusión.
Cinco minutos previo al inicio de la PVE (basal), 5, 30, 60 y 120 minutos durante la PVE, se registraron variables hemodinámicas (frecuencia cardiaca (FC) y presión arterial (PA)), ventilatorias (FR, VE, Vt e IRRS) y de oxigenación (saturación de pulso (SpO2)) (Anexo 1). La modalidad de la PVE fue desconexión a Tubo T en los siete pacientes.
La indicación de PVE y la decisión de extubar fue por criterio del equipo médico, de acuerdo al protocolo de weaning de UPC. Durante la PVE todos los pacientes se encontraban en decúbito supino, semisentados (Fowler 30ş) y no recibieron atención médica, de enfermería o terapia física mientras se desarrollaba la prueba de ventilación espontánea.
Anexo 1: Variables ventilatorias, hemodinámicas y de oxigenación durante la PVE.
FC: frecuencia cardíaca; PAS: presión arterial sistólica; PAD: presión arterial diastólica; SpO2: saturación de oxígeno de pulso; VE: ventilación minuto; FR: frecuencia respiratoria; Vt: volumen corriente; IRRS: índice de respiración rápida y superficial; lpm: latidos por minuto; mmHg: milímetros de mercurio; %: porcentaje; L/min: litros por minuto; rpm: respiraciones por minuto; L: litros.
SmO2-m.intercostales
La saturación muscular de oxígeno fue evaluada de forma no invasiva utilizando el Muscular Oxygen Monitor MOXY® (Fortiori Design LLC, Minnesota, USA), el cual emite una longitud de onda cercana a la luz infrarroja (NIRS, 630-850 nm) desde diodos que rodean el tejido. Este registra la cantidad de luz que retorna a dos detectores posicionados a 12.5 y 25 mm desde la fuente, identificando localmente el flujo sanguíneo y la oxigenación a través de la interpretación de la hemoglobina total en los capilares musculares (THb). La profundidad de la penetración de la luz es la mitad de la distancia entre la fuente de emisión y el detector 18. Los niveles de SmO2 de la musculatura respiratoria corresponden a los valores registrados de la oxigenación de los músculos intercostales con el dispositivo MOXY®, ubicado en el séptimo espacio intercostal a nivel de la línea axilar anterior del hemitórax derecho, de acuerdo a protocolos reportados previamente 19.
Los tiempos de registro fueron 5 minutos previo al inicio de la PVE (basal), 5, 30, 60 y 120 minutos durante la prueba de ventilación espontánea.
Análisis estadístico
El análisis estadístico y confección de los gráficos se realizó con el programa GraphPad Prism® v.6.0 (GraphPad Prism Inc, San Diego, CA, USA). Para la comparación de la SmO2-m.intercostales entre los diferentes puntos de tiempo se utilizó el Kruskal-Wallis test y el Dunn´s multiple comparisons test. Para la correlación entre la SmO2-m.intercostales e IRRS, FR y Vt se utilizó el coeficiente de correlación de Spearmann, considerando una diferencia estadística significativa de p menor a 0.05.
Resultados
Las características de los pacientes incluidos en el estudio se resumen en la tabla 1.

SmO2-m.intercostales y THb
No existió diferencias en la mediana de SmO2-m.intercostales (p= 0.9910) y THb (p= 0.9717) en los tiempos 5, 30, 60 y 120 minutos durante la PVE, en comparación al basal (tabla 2).

Correlación entre la SmO2-m.intercostales y el IRRS
Existe una correlación inversa entre la SmO2-m.intercostales y el IRRS (p< 0.0001) (figura 1A) evaluados 5 minutos previo al inicio de la PVE (basal), 5, 30, 60 y 120 minutos durante la prueba de ventilación espontánea, asi como entre el ∆ SmO2-m.intercostales y el ∆ IRRS (p= 0.0015) (figura 1B), que corresponden a la diferencia entre los valores obtenidos a los 5, 30, 60 y 120 minutos durante la PVE respecto al basal.
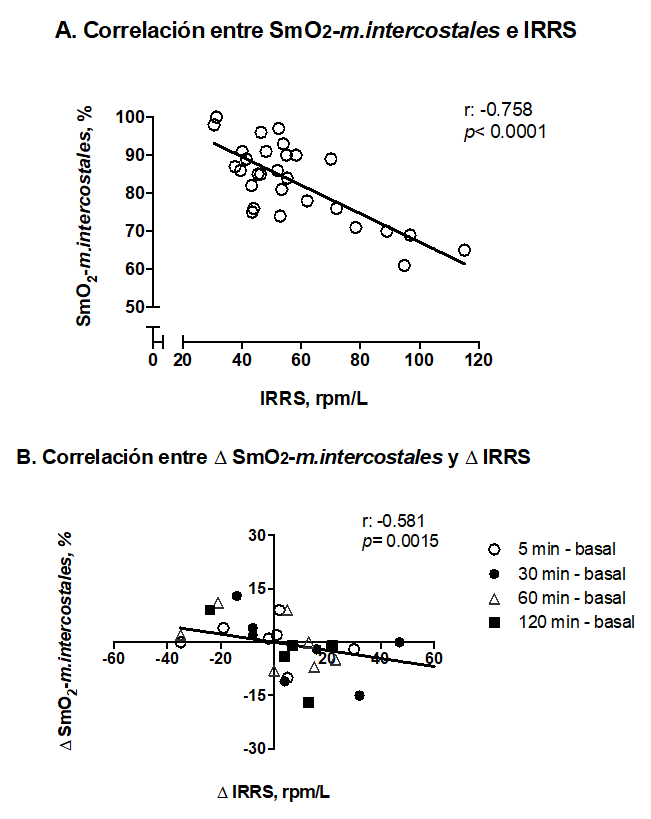
Figura 1: Correlación entre la SmO2-m.intercostales y el IRRS en los tiempos basal, 5, 30, 60 y 120 minutos durante la PVE (A). Correlación entre ∆ SmO2-m.intercostales y ∆ IRRS en los tiempos 5, 30, 60 y 120 minutos durante la PVE respecto al basal (B); SmO2-m.intercostales: saturación muscular de oxígeno en los músculos intercostales; IRRS: índice de respiración rápida y superficial; ∆: diferencia.
Correlación entre ∆ SmO2-m.intercostales con ∆ FR y ∆ Vt
Existe una correlación inversa entre el ∆ SmO2-m.intercostales y el ∆ FR (p= 0.0055) (figura 2A), y una correlación entre el ∆ SmO2-m.intercostales y el ∆ Vt (p= 0.0019) (figura 2B), que corresponden a la diferencia entre los valores obtenidos a los 5, 30, 60 y 120 minutos durante la PVE respecto al basal.
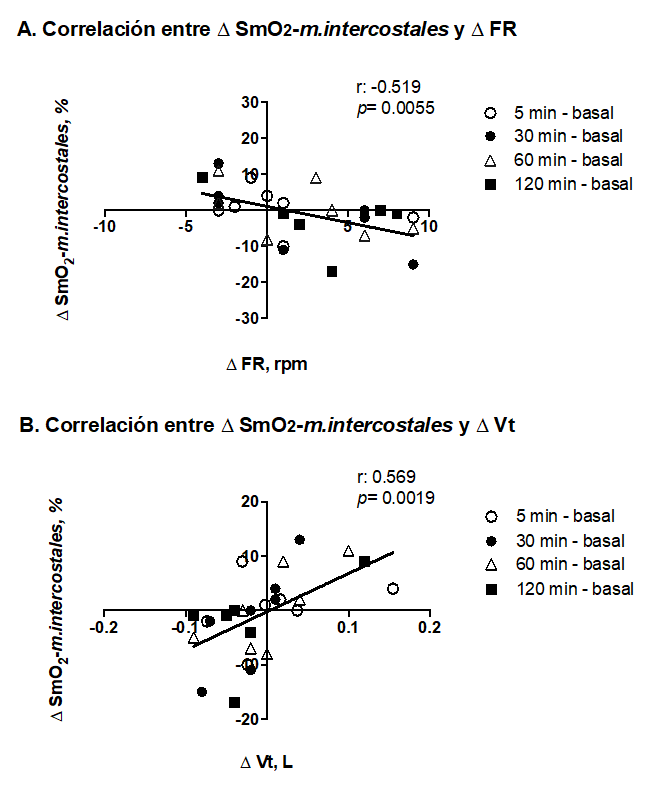
Figura 2: Correlación entre ∆ SmO2-m.intercostales y ∆ FR en los tiempos 5, 30, 60 y 120 minutos durante la PVE respecto al basal (A). Correlación entre ∆ SmO2-m.intercostales y ∆ Vt en los tiempos 5, 30, 60 y 120 minutos durante la PVE respecto al basal (B); SmO2-m.intercostales: saturación muscular de oxígeno en los músculos intercostales; FR: frecuencia respiratoria; Vt: volumen corriente; ∆: diferencia.
Discusión
En este estudio de tipo exploratorio mostramos que la SmO2 se relaciona inversamente con diversas medidas de trabajo respiratorio (IRRS, FC, FR) y directamente con el Vt, por lo que NIRS a través de la medición de la oxigenación de la musclatura ventilatoria puede ser útil para estimar el trabajo ventilatorio en pacientes durante PVE.
Esta investigación determinó la oxigenación de los músculos intercostales durante la PVE utilizando un dispositivo NIRS portátil y evaluó la asociación entre la SmO2-m.intercostales con variables ventilatorias en pacientes críticos con soporte ventilatorio invasivo. Durante la PVE signos clínicos de aumento del trabajo respiratorio son monitorizados antes, durante y después de la prueba, ya que un aumento del WOB durante este test representa un criterio de detención y falla de la prueba de ventilación espontánea4. Es por ello, que la exploración de variables objetivas que evalúen o estimen el WOB obtenidas de forma no invasiva son de particular interés.
Contreras y cols. han documentado que la valoración de la SmO2-m.intercostales es una forma novedosa y viable de objetivar el WOB en sujetos sanos 14. Evaluaron la confiabilidad intraindividual de la SmO2-m.intercostales durante un test incremental maximal en quince corredores de maratón, destacando una excelente confiabilidad a altas intensidades de ejercicio y una asociación inversa de la SmO2-m.intercostales con VO2, VE, FR y Vt. Esta relación con las variables ventilatorias muestran que un mayor esfuerzo respiratorio durante el ejercicio podría registrarse adecuadamente utilizando un dispositivo NIRS portátil.
Específicamente durante la PVE esta tecnología ha sido poco explorada. En un estudio observacional prospectivo en 26 pacientes con ventilación mecánica invasiva (VMI), se evidenció una disminución en la oxigenación muscular de la eminencia tenar y aumento del VO2 en pacientes con falla de weaning 15. A su vez, Margetis et al. determinó en 16 pacientes adultos con VMI la perfusión tisular (mottling score) y la SmO2 a nivel periférico durante la PVE, concluyendo que la disminución de la oxigenación tisular puede predecir la falla de este proceso 16. Por último, Poriazi et al. evaluó la SmO2 en la eminencia tenar en 44 pacientes durante una PVE en Tubo T, concluyendo que la disminución temprana y significativa de la SmO2 se asocia a falla de weaning 20.
De acuerdo a estos antecedentes cabe destacar que la tecnología NIRS se utilizó a nivel periférico y no de la musculatura respiratoria, donde cambios significativos de la SmO2 durante la PVE fueron interpretados como posibles predictores del resultado de este proceso. De acuerdo a nuestro conocimiento, este sería el primer estudio exploratorio que determina la oxigenación de músculos respiratorios evaluados con NIRS durante la PVE.
Si bien no hubo diferencias en la mediana de SmO2-m.intercostales, asi como de la HTb en los tiempos 5, 30, 60 y 120 minutos durante la PVE en comparación al basal, existió una alta correlación inversa de SmO2-m.intercostales con el IRRS. Este último, se ha descrito como un índice de trabajo, cuyo propósito es diferenciar entre pacientes que pueden mantener la respiración espontánea indefinidamente, de aquellos que no, cuantificando la respiración rápida y superficial que suelen desarrollar los pacientes que no logran ser desconectados del soporte ventilatorio invasivo5. Yang et al. concluyeron que 100 rpm/L es el valor que mejor diferencia a aquellos pacientes que pueden ser extubados de aquellos que no5. Por lo tanto, de acuerdo a los resultados de este estudio, un mayor IRRS que refleja mayor WOB, se asocia a una menor SmO2-m.intercostales y viceversa. Asi mismo, la variación que experimenta la SmO2-m.intercostales en los tiempos 5, 30, 60 y 120 minutos durante la PVE respecto al basal, reflejan una moderada correlación inversa con el ∆ IRRS, es decir, mientras más rápido y superficial es el patrón respiratorio, mayor es la caída de la SmO2-m.intercostales.
Un aumento del IRRS refleja un aumento de la FR y disminución del Vt movilizado en cada ciclo respiratorio. Es así, como los cambios experimentados en la FR y Vt durante la PVE de los pacientes incluidos en este estudio, tienen una moderada correlación inversa y una moderada correlación con la SmO2-m.intercostales respectivamente. Es decir, un aumento de la FR y una disminución del Vt se traducen en una disminución de la SmO2-m.intercostales. Es así, que la tecnología NIRS en músculos superficiales al permitir obtener valores de oxigenación muscular local, variable relacionada al trabajo muscular, resulta una alternativa útil para la valoración del WOB 14.
Durante la PVE existe un aumento del trabajo respiratorio, lo que se traduce en un aumento de la demanda metabólica, generando un incremento del consumo de oxígeno de la musculatura respiratoria y por ende una disminución de la SmO2 con probables consecuencias en el éxito o fracaso del proceso de liberación de la ventilación mecánica1. Entender el comportamiento de estas variables presume, por lo tanto, una gran relevancia clínica.
Conclusiones
En este estudio de tipo exploratorio mostramos que la SmO2 se relaciona inversamente con diversas medidas de trabajo respiratorio. Existió una correlación inversa entre la SmO2-m.intercostales y el IRRS durante la prueba de ventilación espontánea, asi como entre el ∆ SmO2-m.intercostales y el ∆ IRRS. Además, existió una correlación inversa entre el ∆ SmO2-m.intercostales y el ∆ FR y una correlación entre el ∆ SmO2-m.intercostales y el ∆ Vt.
Futuras investigaciones podrían explorar los efectos de la PVE en la oxigenación muscular respiratoria, comparando pacientes con éxito y falla de weaning, y evaluar el rol predictor de la SmO2-m.intercostales para el éxito o fracaso del proceso de liberación de la VM.
Fuentes de financiamiento
No existieron fuentes de financiamiento.
Contribuciones y conflictos declarados por los autores
PG: Diseńo del proyecto, construcción del manuscrito, análisis estadístico y medición de variables durante la PVE.
JPG: construcción del manuscrito, análisis estadístico y medición de variables durante la PVE.
MT, RB, AP: construcción del manuscrito y medición de variables durante la PVE.
AL, ME, CR, TF y FC: construcción del manuscrito.
Los autores declaran no tener conflicto de interés.
Referencias
- Cabello B. (2010). Physiological comparison of three spontaneous breathing trials in difficult-to-win patients. Intensive Care Med 36, 1171-1179.
- Brochard L. (1994). Comparison of three methods of gradual withdrawal from ventilatory support during weaning from mechanical ventilation. Am J Respir Crit Care Med 150, 896-903.
- Esteban A. (1994). Modes of mechanical ventilation and weaning. A national survey of Spanish hospitals. The Spanish Lung Failure Collaborative Group. Chest 106, 1188-1193.
- Boles J-M. (2007). Weaning from mechanical ventilation. European Respiratory Journal 29, 1033-1056.
- Yang K & Tobin J. (1991). A Prospective Study of Indexes Predicting the Outcome of Trials of Weaning from Mechanical Ventilation. New England Journal of Medicine 324, 1445-1450.
- Field S & Kelly S. (1982). The oxygen cost of breathing in patients with cardiorespiratory disease. American Rev Respir Dis 126, 9-13.
- Jubran A. (1998). Continuous recordings of mixed venous oxygen saturation during weaning from mechanical ventilation and the ramifications thereof. American Journal Respiratory Critical Care 158, 1763-1769.
- Mohsenifar Z. (1993). Gastric intramural pH as a predictor of success or failure in weaning patients from mechanical ventilation. Ann Intern Med 119, 794-798.
- Bouachour G. (1996). Gastric intramucosal pH: an indicator of weaning outcome from mechanical ventilation in COPD patients. European Respiratory Journal 9, 1868-1873.
- Hurtado F. (2001). Gastric intramucosal pH and intraluminal PCO2 during weaning from mechanical ventilation. Critical Care Medicine 29, 70-76.
- Zakynthinos S. (2005). Differential cardiovascular responses during weaning failure: effects on tissue oxygenation and lactate. Intensive Care Medicine 31, 1634-1642.
- Teixeira C. (2010). Central venous saturation is a predictor of reintubation in difficult-to-wean patients. Critical Care Medicine 38, 491-496.
- Perrey S & Ferrari M. (2018). Muscle Oximetry in Sports Science: A Systematic Review. Sports Medicine 48, 597-616.
- Contreras-Briceńo F. (2019). Realiabily of NIRS portable device for measuring intercostal muscles oxygenation during exercise. Journal of Sports Sciences, https://doi.org/10.1080/02640414.2019.1653422.
- Gruartmoner G. (2014). Thenar oxygen saturation during weaning from mechanical ventilation: an observational study. European Respiratory Journal 43, 213-220.
- Margetis D. (2014). Peripheral microcirculatory exploration during mechanical ventilation weaning. Minerva Anestesiology 80, 1149-1151.
- Harris S. (1992). Japanese biological warfare research on humans: a case study of microbiology and ethics. Ann NY Acad Sci 666, 21-52.
- Austin K, Daigle K, Patterson P, Cowman J, Chelland S & Haymes E. (2005). Reliability of near-infrared spectroscopy for determining muscle oxygen saturation during exercise. Research Quarterly for Exercise and Sport 76, 440–449.
- Vogiatzis, I., Athanasopoulos, D., Habazettl, H., Aliverti, A., Louvaris, Z., Cherouveim, E., Wagner, H., Roussos, C., Wagner, P. D., & Zakynthinos, S. (2010). Intercostal Muscle Blood Flow Limitation during Exercise in Chronic Obstructive Pulmonary Disease. American Journal of Respiratory and Critical Care Medicine, 182(9), 1105-1113. https://doi.org/10.1164/rccm.201002-0172OC.
- Poriazi M. (2014). Changes in thenar muscle tissue oxygen saturation assessed by near-infrared spectroscopy during weaning from mechanical ventilation. Minerva Anestesiology 80, 666-675.
ÂżCĂ“MO CITAR?
- APA
- Chicago
- Harvard
